Când o tumoră este aproape de circuitele limbajului, chirurgia trebuie să protejeze nu doar creierul, ci și persoana
Acest caz ilustrează una dintre cele mai delicate situații din neurochirurgia oncologică: un gliom infiltrativ temporal stâng, cu aspect imagistic de tumoră de grad mic, localizat într-o regiune cerebrală în care obiectivul nu este doar rezecția tumorală, ci și protejarea limbajului și a funcțiilor cognitive esențiale.
Clinic, singurele manifestări au fost două episoade de pierdere a conștienței, două crize epileptice generalizate care au survenit la scurt timp una de cealaltă.
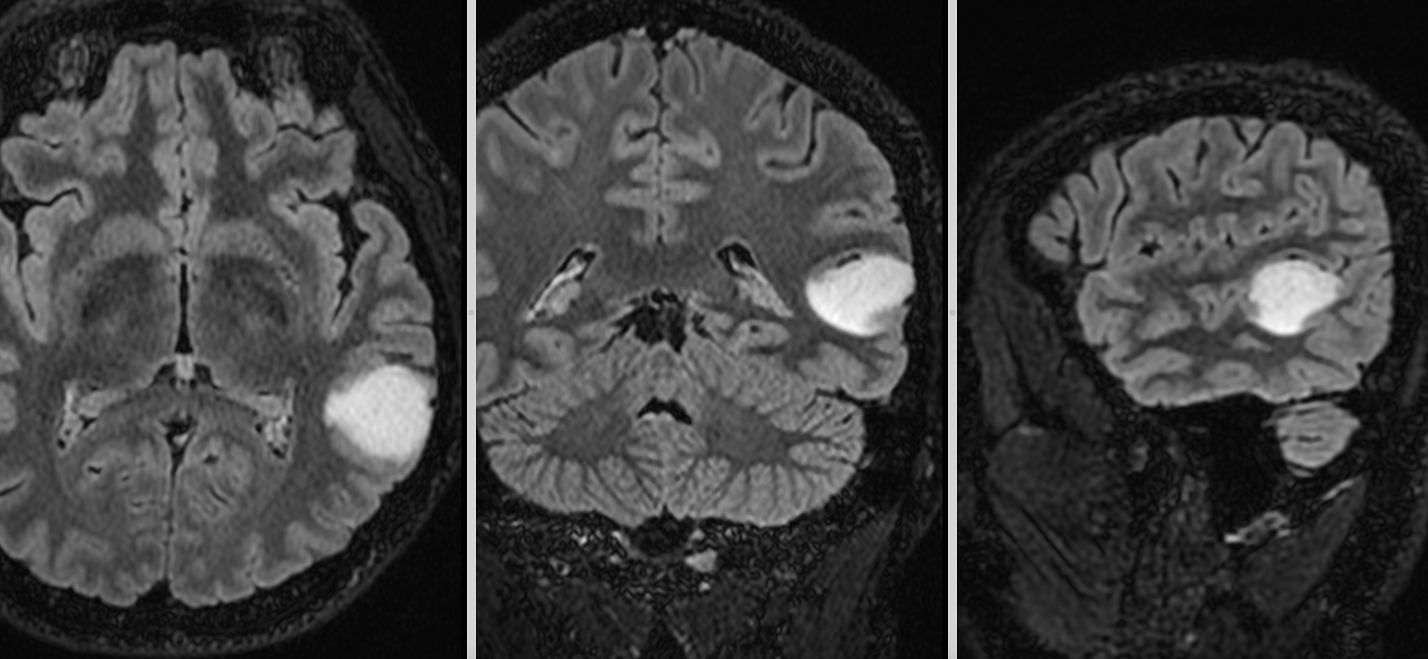
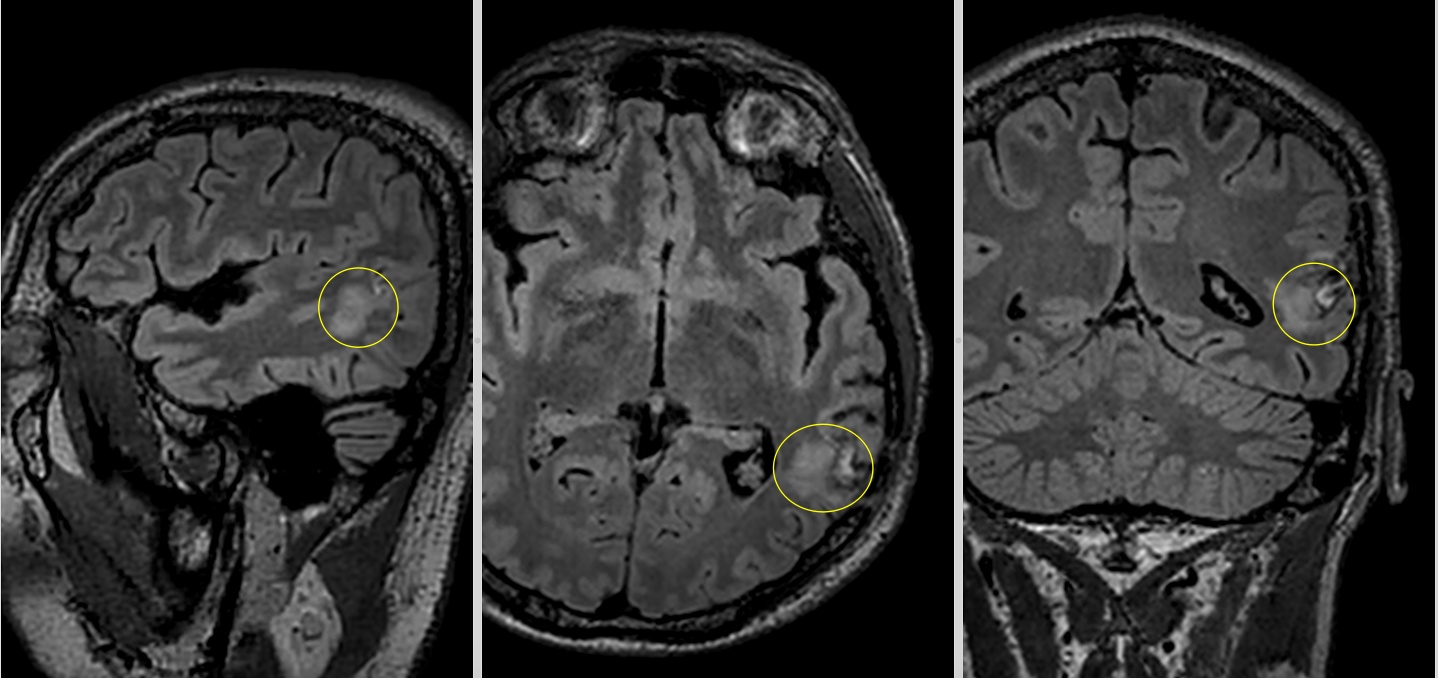
RMN-ul cerebral a evidențiat o tumoră temporală stângă cu semnal hiperintens în secvențele T2 și FLAIR, hiposemnal T1 și fără priză de contrast — un profil imagistic sugestiv pentru un gliom de grad mic.
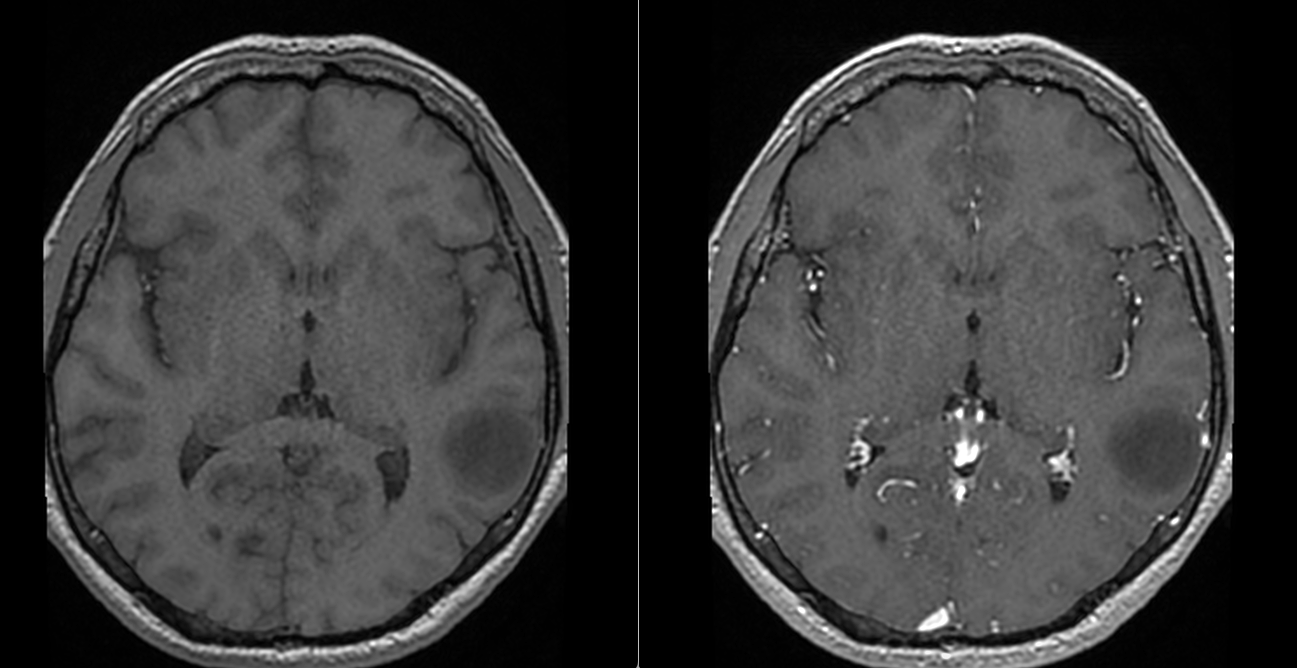
Spectroscopia RMN a susținut caracterul de proliferare tumorală glială, deși, așa cum se întâmplă frecvent în aceste leziuni, diagnosticul de certitudine nu putea fi stabilit doar imagistic, ci necesita confirmare histopatologică.
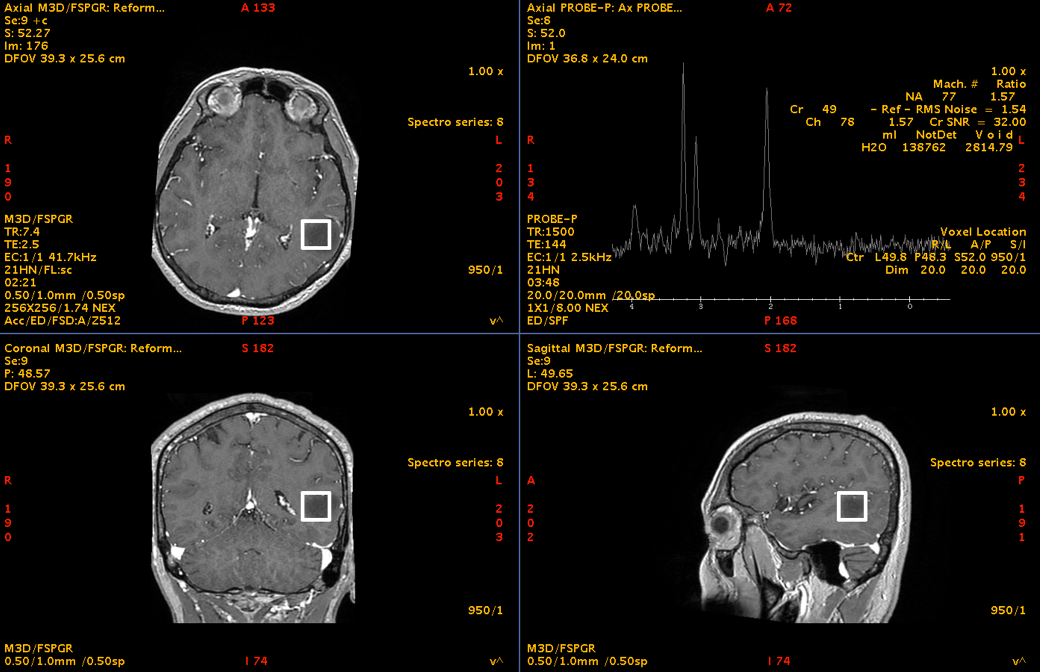
Dincolo de imagini, adevărata provocare era localizarea. Tumora se afla în lobul temporal stâng, în vecinătatea unor structuri esențiale pentru limbaj. Analiza preoperatorie a arătat că leziunea infiltra și limita fasciculele lungi de asociație din substanța albă profundă a emisferului stâng. La polul superior al regiunii tumorale se afla aria Wernicke, cu rol crucial în înțelegerea limbajului. În profunzime și în vecinătate erau implicate rețele funcționale majore, în special fasciculul arcuat stâng, cu rol central în limbaj, și fasciculul fronto-occipital inferior (IFOF), important pentru integrarea semantică și cognitivă, pentru înțelegerea complexă a limbajului, dar și pentru integrarea informației vizuale.
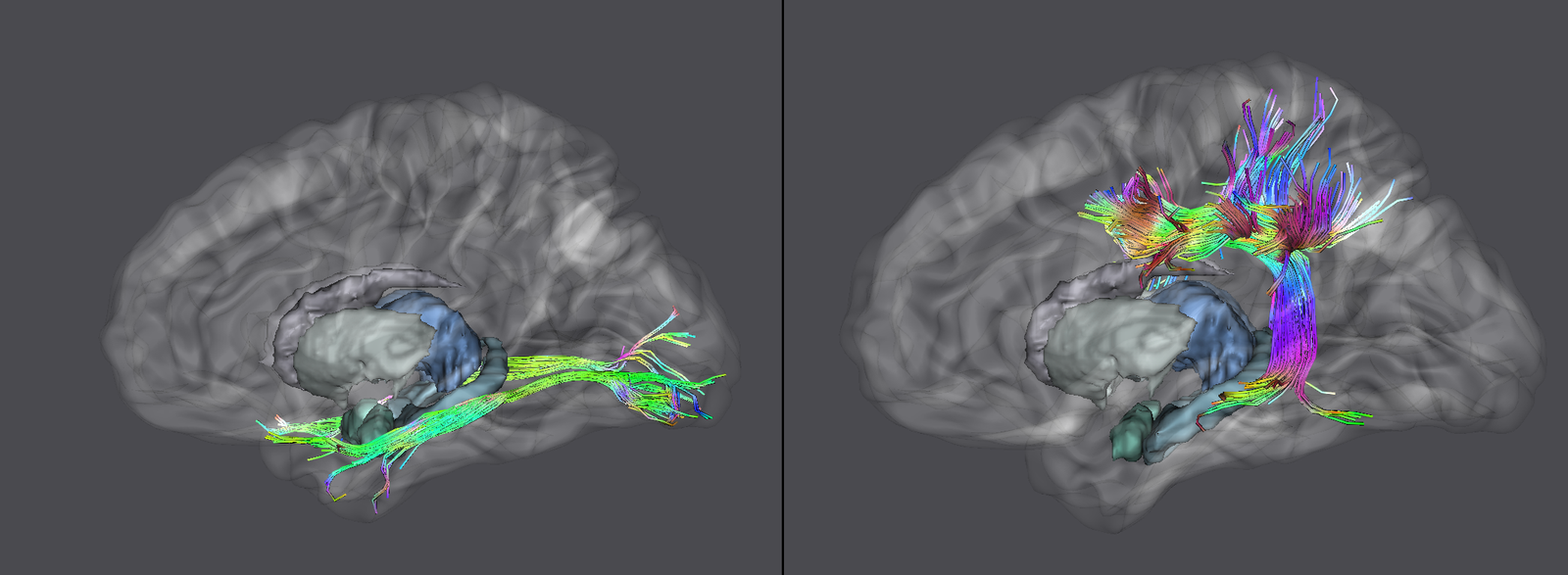
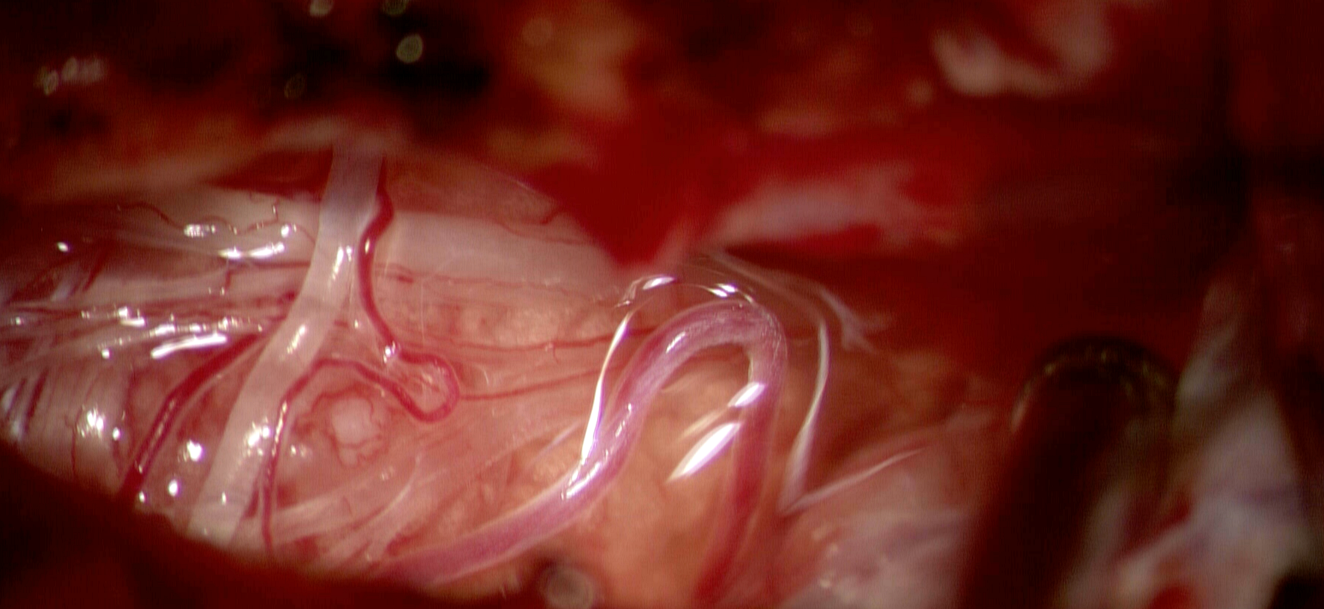
În astfel de cazuri, simpla intenție de a îndepărta cât mai mult din tumoră nu este suficientă. Este necesară o strategie care să permită o ablație tumorală maximă compatibilă cu păstrarea funcției neurologice. Tocmai de aceea, intervenția a fost planificată ca awake surgery, într-un protocol cu anestezie locală și sedare, folosind concomitent neuronavigație, microscop operator și neuromonitorizare intraoperatorie. Durata intervenției a fost de aproximativ 3 ore.
Awake surgery nu este aleasă pentru spectaculozitate, ci pentru siguranță. În momentul în care tumora este situată lângă cortexul și căile subcorticale ale limbajului, pacientul poate fi evaluat în timpul intervenției, în timp real, iar chirurgia se adaptează permanent la răspunsurile funcționale. În acest caz, evaluarea neurologică intraoperatorie a inclus teste dedicate rețelelor de limbaj și funcțiilor asociate: anestezia locală – awake surgery, electrostimulare corticală, denumire de imagini, testul PPTT / Pyramid and Palm Tree Test pentru asociere semantică, citire de cuvinte și pseudo-cuvinte, precum și line bisection pentru evaluarea câmpului vizual. Aceste teste nu sunt detalii tehnice secundare; ele reprezintă modul concret prin care chirurgia devine mai sigură și mai personalizată.

Mappingul cortical și subcortical a avut un rol decisiv. Identificarea ariei Wernicke și a ariilor asociate limbajului a permis definirea limitelor funcționale de rezecție. Pe marginea anterioară a cavității de rezecție, apariția greșelilor de limbaj a indicat vecinătatea fasciculului arcuat. În profunzimea cavității, stimularea pozitivă pentru IFOF s-a manifestat prin greșeli la testul de asociere semantică. Pe marginea posterioară, afectarea câmpului vizual a fost corelată cu erori la testul de bisecție a liniilor. Cu alte cuvinte, operația nu a fost ghidată doar de anatomie, ci de harta funcțională vie a creierului pacientului.
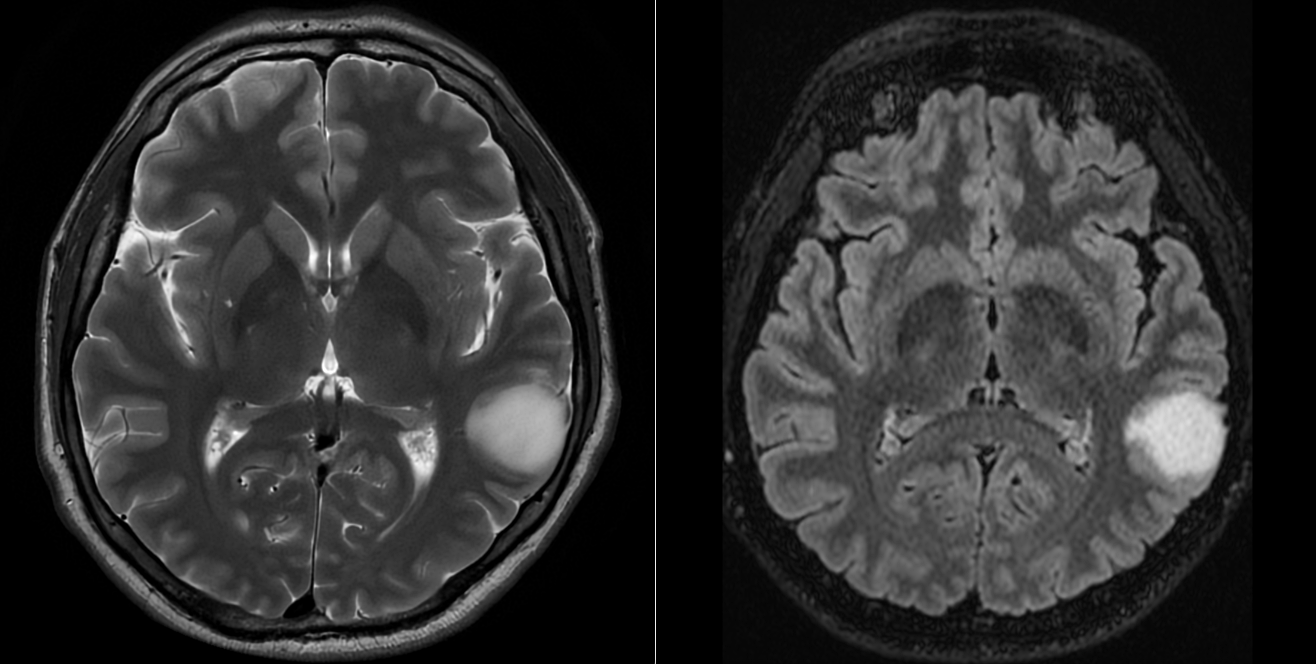
Postoperator, evoluția imediată a fost foarte bună. Pacientul a avut o stare generală și neurologică excelentă, fără niciun deficit nou, iar CT-ul cerebral de control nu a evidențiat complicații locale, precum hematom sau alte colecții postoperatorii. RMN-ul cerebral efectuat ulterior a arătat că a rămas un rest tumoral în substanța albă profundă a emisferului stâng. Acest aspect este important și trebuie explicat clar pacienților: în chirurgia glioamelor infiltrative din ariile elocvente, uneori nu cea mai agresivă rezecție este cea mai bună opțiune, ci cea care păstrează echilibrul între controlul oncologic și păstrarea funcției neurologice.
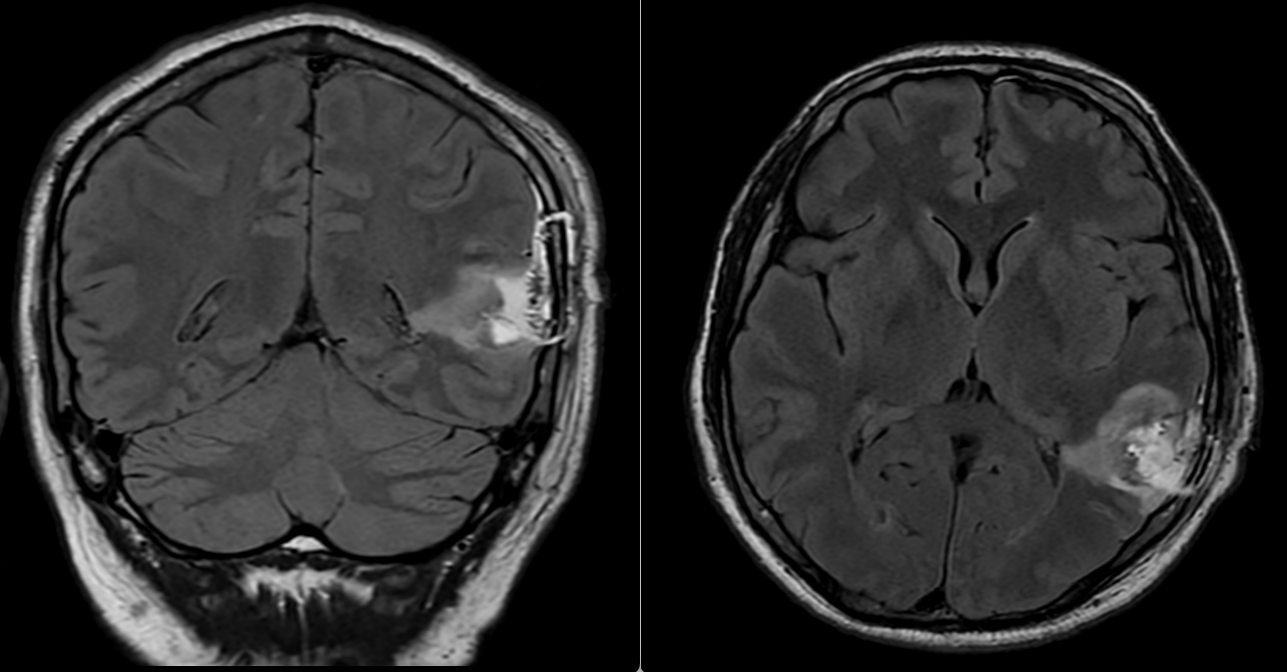
Examenul histopatologic a confirmat diagnosticul de astrocitom difuz – grad II. Având în vedere natura infiltrativă a tumorii și reziduul tumoral profund, tratamentul a fost completat prin radioterapie IMRT/VMAT, doza totală 54 Gy. Evoluția după tratamentul adjuvant a fost favorabilă. La 2 luni după radioterapie, pacientul era fără crize epileptice, fără deficite neurologice și fără dureri, iar RMN-ul cerebral descria o evoluție favorabilă a restului tumoral.
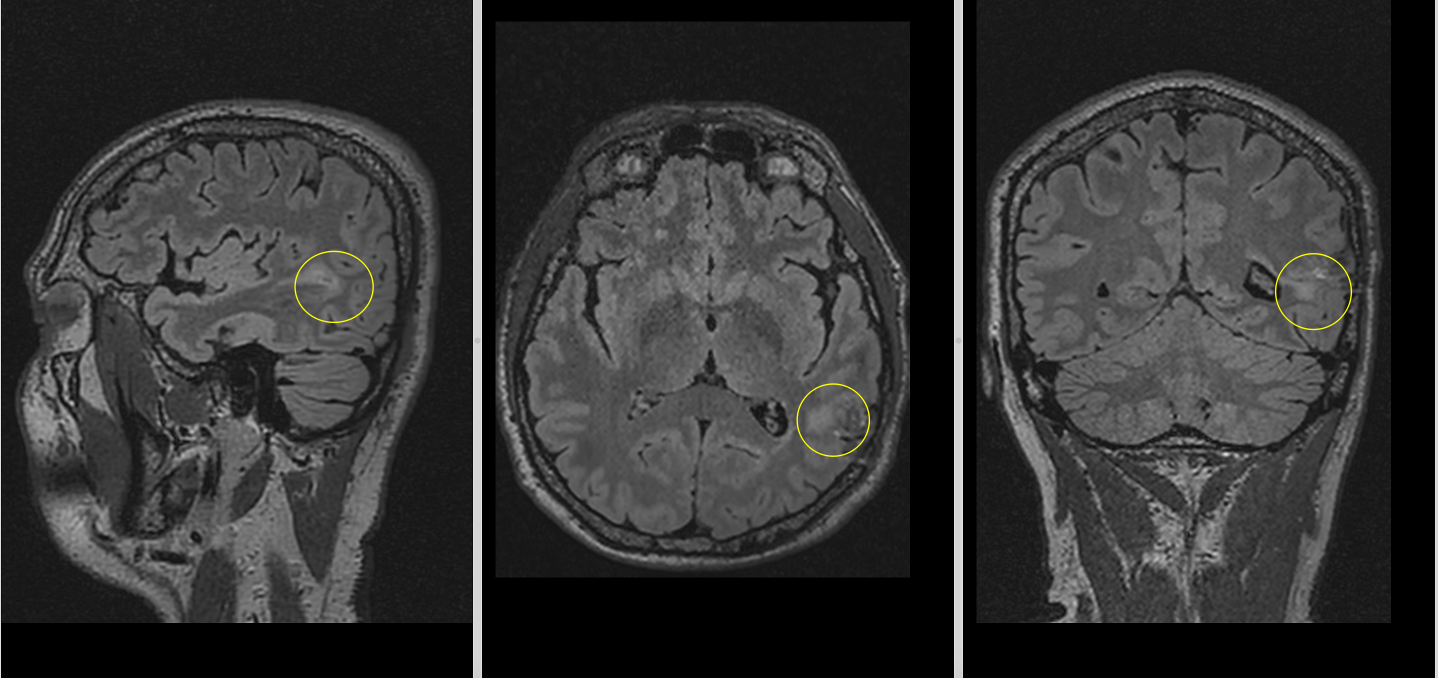
La 1 an după operație, controlul imagistic a arătat o reducere semnificativă a restului tumoral de la nivelul pereților cavității de rezecție, acesta devenind aproape imperceptibil pe unele secvențe. Clinic, pacientul avea o viață normală, fără deficite neurologice și fără crize epileptice.
Acest caz arată foarte bine ce înseamnă neurochirurgia modernă în tumorile cerebrale infiltrative. Nu este vorba doar despre a scoate o leziune vizibilă pe RMN, ci despre a înțelege ce reprezintă acea regiune pentru pacient: limbaj, înțelegere, orientare, autonomie, viață profesională, viață de familie. În tumorile temporale stângi, mai ales când sunt implicate rețele precum aria Wernicke, fasciculul arcuat și IFOF, succesul nu se măsoară doar prin cât s-a rezecat, ci prin ce a rămas intact din persoana respectivă.
Pentru pacienți, mesajul este important: existența unui gliom de grad mic nu înseamnă întotdeauna o chirurgie „simplă”, iar lipsa prizei de contrast nu înseamnă lipsa complexității. Uneori, tocmai tumorile aparent mai „blânde” sunt cele care cer cea mai mare finețe chirurgicală, pentru că sunt infiltrative și se dezvoltă în jurul unor rețele cerebrale esențiale. În astfel de situații, awake surgery cu mapping cortical și subcortical poate face diferența dintre o operație oncologic eficientă și una care compromite funcția neurologică.
În acest caz, combinația dintre planificarea imagistică atentă, monitorizarea intraoperatorie, evaluarea funcțională în timp real și completarea tratamentului prin radioterapie a permis obținerea unui rezultat funcțional excelent și a unui control oncologic favorabil. Iar pentru pacient, acesta este lucrul care contează cel mai mult: nu doar tratamentul tumorii, ci și păstrarea unei vieți normale după tratament.