Când un glioblastom nu urmează regulile – de la debut hemoragic la control pe termen lung
Există cazuri care confirmă ceea ce știm.
Și există cazuri care ne obligă să privim dincolo de statistici.
Acesta este unul dintre ele.
Debutul – o urgență neurologică, nu un diagnostic oncologic
Pacienta, în vârstă de 35 ani și în ultimul trimestru de sarcină, a acuzat cefalee difuză persistentă; a născut în luna ianuarie 2016 prin operație cezariană, fără incidente. La circa zece zile postpartum, se produce o degradare a stării neurologice cu somnolență și stare confuzională, cefalee, vărsături și, în cele din urmă, comă GCS = 7.
Este investigată la spitalul local prin CT cerebral cu contrast, care evidențiază un hematom intracerebral frontal drept de cca 4 cm diametru, cu important efect de masă, și herniere subfalcină de girus cinguli; aspectul polului frontal adiacent hematomului (hipodens) este interpretat ca edem cerebral. Se intervine chirurgical și se evacuează hematomul, fără prelevarea unei biopsii.
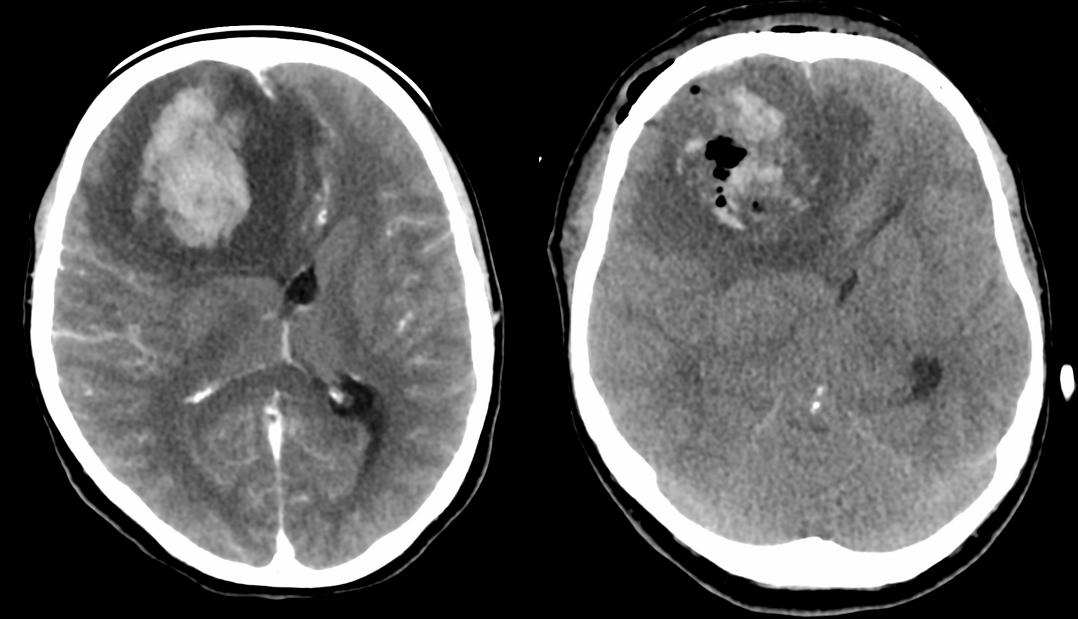
Pacienta este externată în stare ameliorată din punct de vedere neurologic, dar evoluția la domiciliu este din nou nefavorabilă, cu reapariția semnelor de hipertensiune intracraniană (cefalee, vărsături), stare confuzională și obnubilare progresivă, mergând până la imposibilitatea mobilizării și a alimentării.
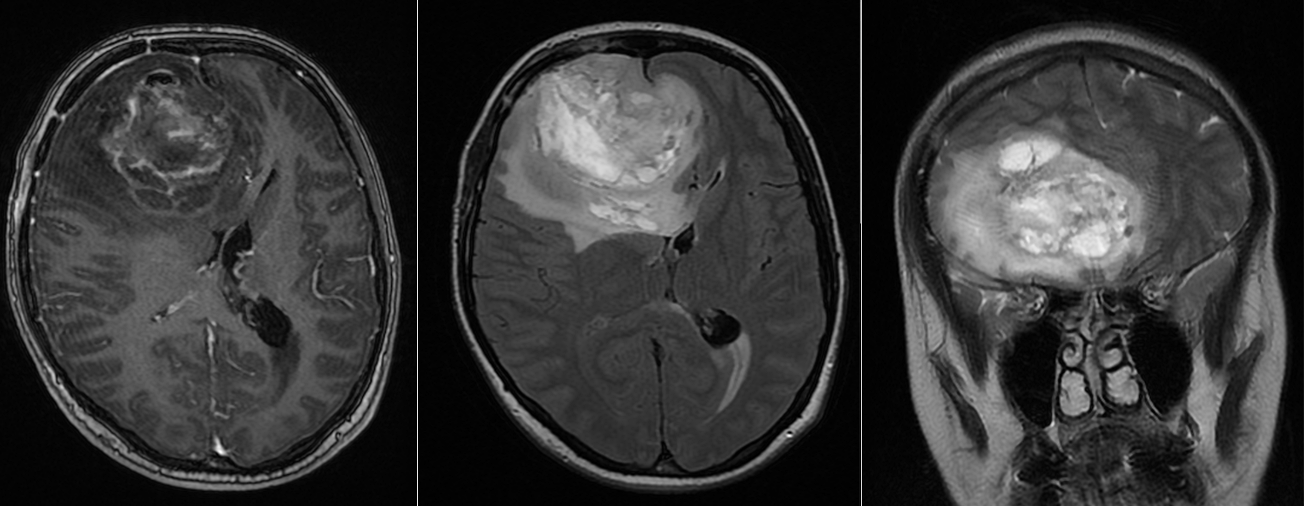
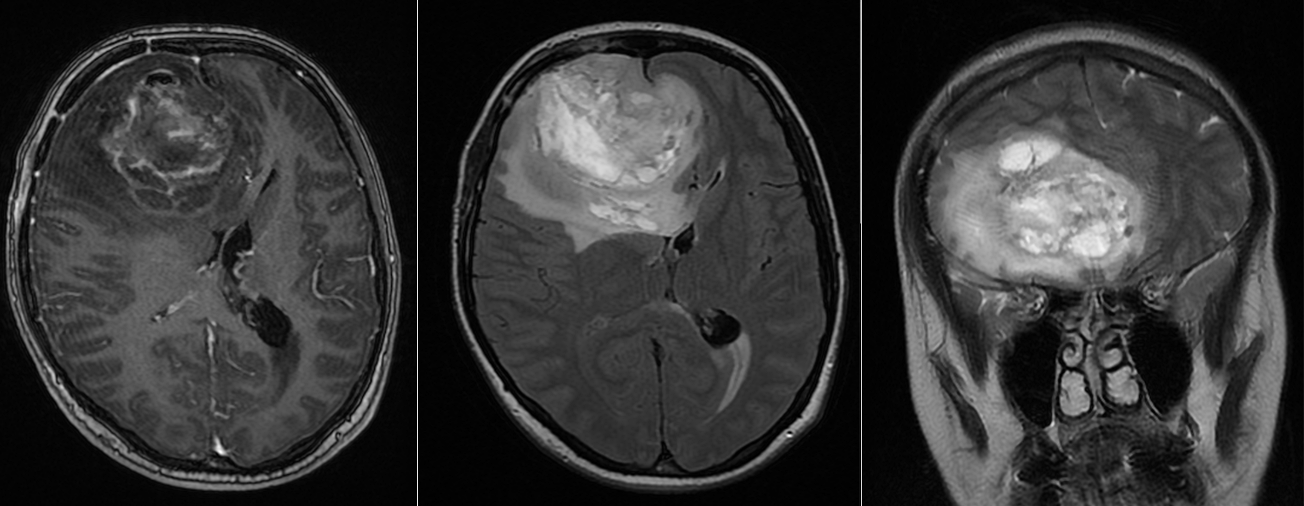
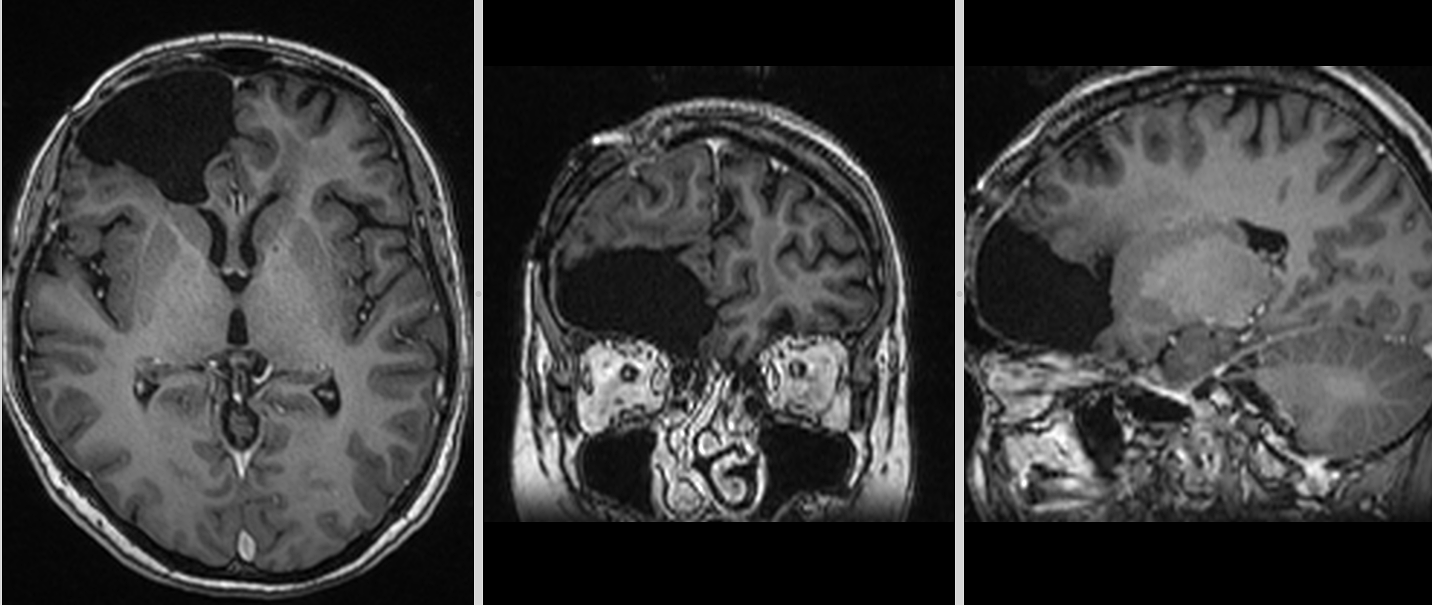
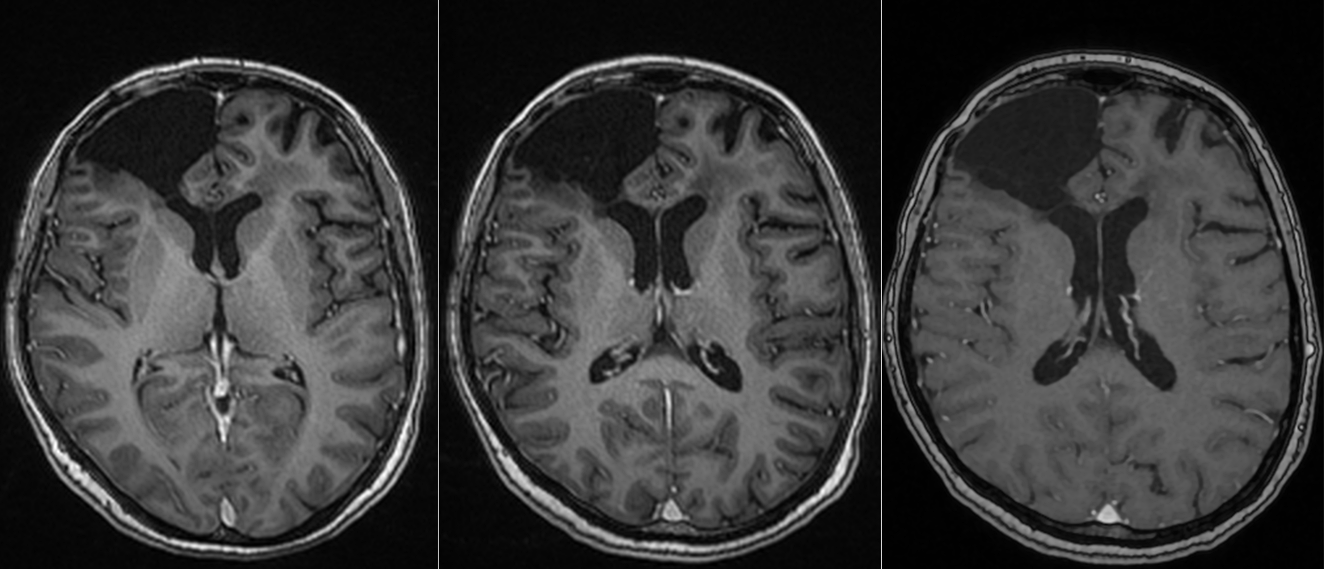
Se reface imagistica – de aceasta dată RMN cerebral cu contrast – și se constată prezența unei tumori cerebrale infiltrative de cca 7/7/6 cm, în cea mai mare parte negadolinofila, hipo-T1, hiper-T2 și FLAIR, cu zone hemoragice la interior și efect de masă important – deplasarea structurilor liniei mediene cu 2 cm, hernie de girus cinguli și hidrocefalie internă prin obstrucția formen Monro – imagine sugestivă pentru un gliom de grad înalt, cel mai probabil glioblastom.
În acest context, hemoragia nu a fost doar o complicație, ci modul de debut al tumorii.
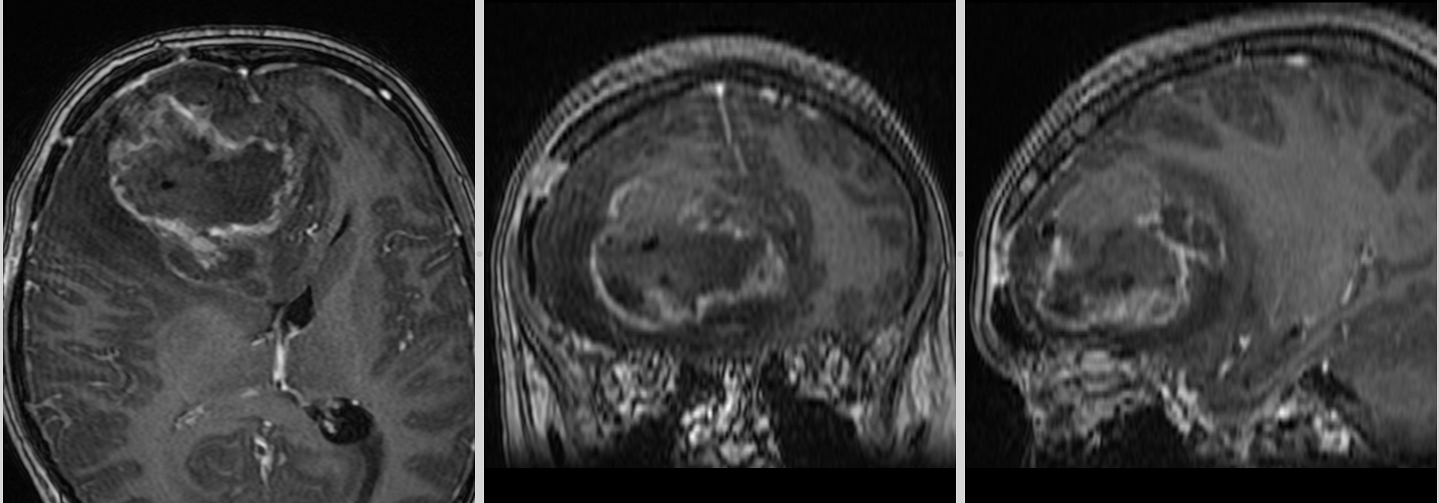
Intervenția – între salvarea vieții și controlul bolii
La internarea în serviciul nostru, pacienta este în stare neurologică ușor alterată, somnolentă, confuză, GCS = 12-13, fără deficite neurologice focale, cu strabism divergent prin pareză de nerv abducens drept; mers posibil cu sprijin. Simptomatologia se ameliorează parțial la administrarea de Dexametazonă și Manitol.
Indicația chirurgicală a fost urgentă. Obiectivele au fost simultane:
- evacuarea hematomului
- decompresia structurilor cerebrale
- rezecția maximă a componentei tumorale
Intraoperator, aspectul a fost caracteristic:
țesut tumoral friabil, intens vascularizat, alternând cu cheaguri recente și zone de necroză.
În astfel de cazuri, granița dintre tumoră și efectele hemoragiei este difuză.
Chirurgia nu este liniară — este un proces de adaptare continuă, în care fiecare decizie influențează atât supraviețuirea, cât și funcția neurologică.
Rezecția a urmărit un echilibru esențial: control oncologic maxim posibil, cu protejarea funcției cerebrale.
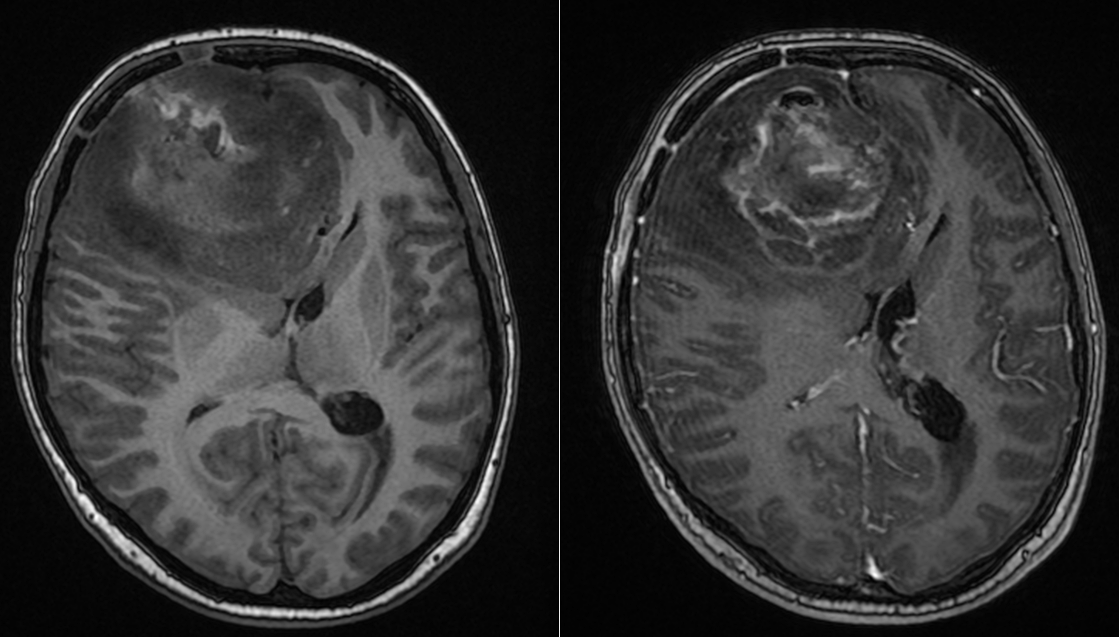
Diagnosticul – confirmarea unei tumori agresive
Examenul histopatologic a confirmat diagnosticul de glioblastom (OMS grad IV).
În mod obișnuit, aceasta este o tumoră cu evoluție rapidă și prognostic rezervat, chiar și în condițiile unui tratament complet.
Tratamentul adjuvant – standardul care oferă șansa
Pacientul a urmat tratament oncologic conform protocolului standard:
- radioterapie
- chimioterapie cu Temozolomidă (protocol tip Stupp)
Această etapă este esențială pentru controlul microscopic al bolii, dincolo de ceea ce poate fi rezecat chirurgical.
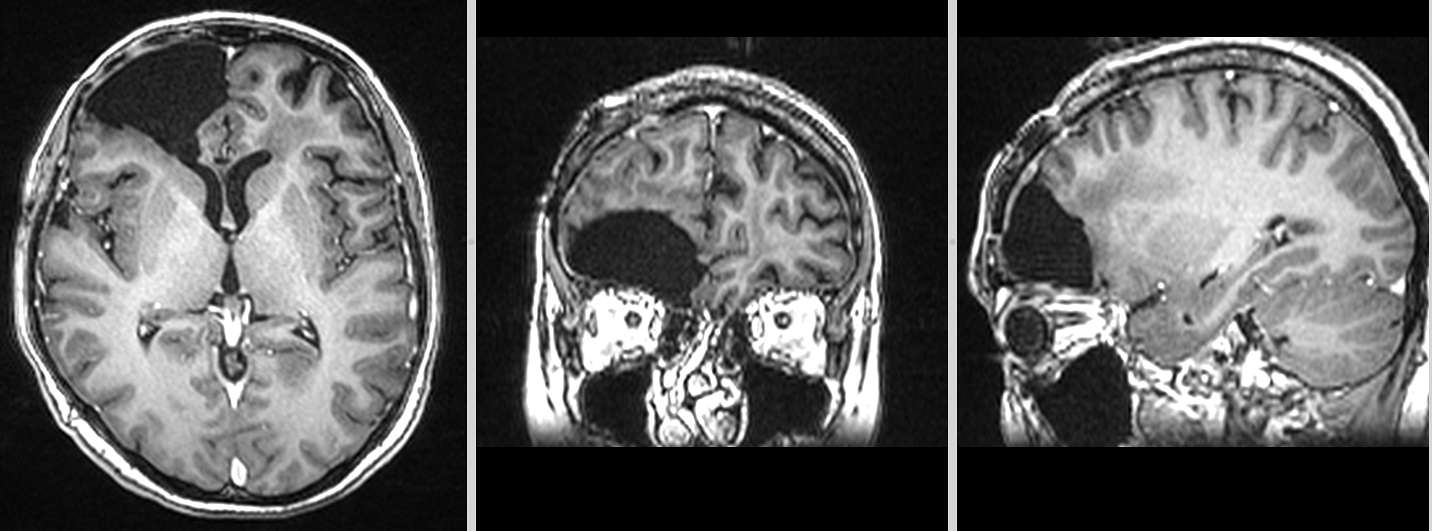
La 3 ani – o recidivă diferită
Evoluția inițială a fost favorabilă.
Controalele imagistice nu au evidențiat semne de progresie rapidă, așa cum este tipic pentru glioblastom.
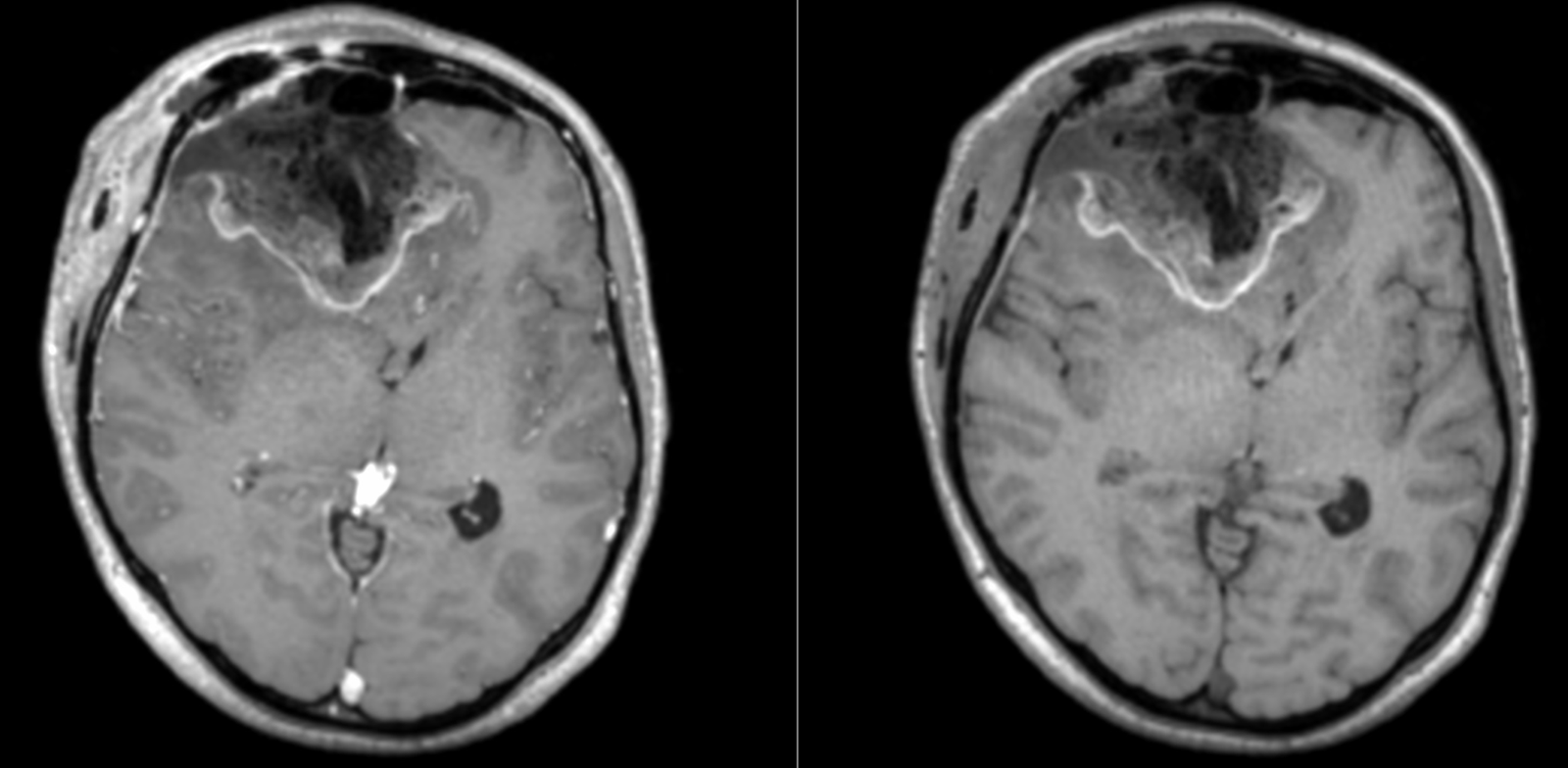
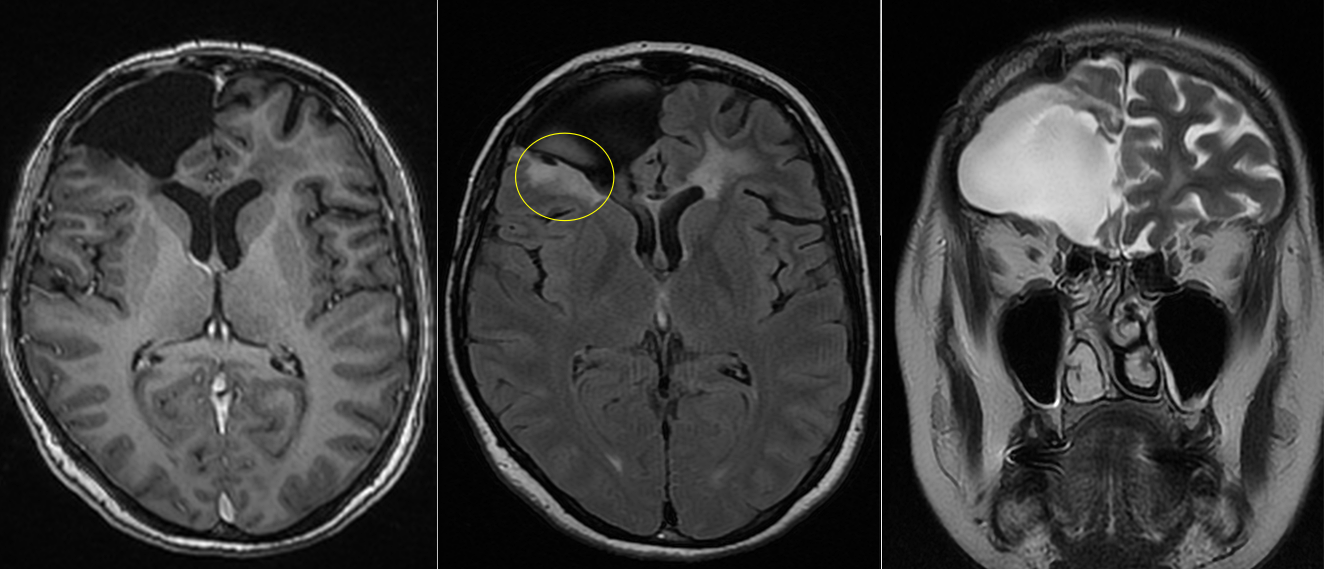
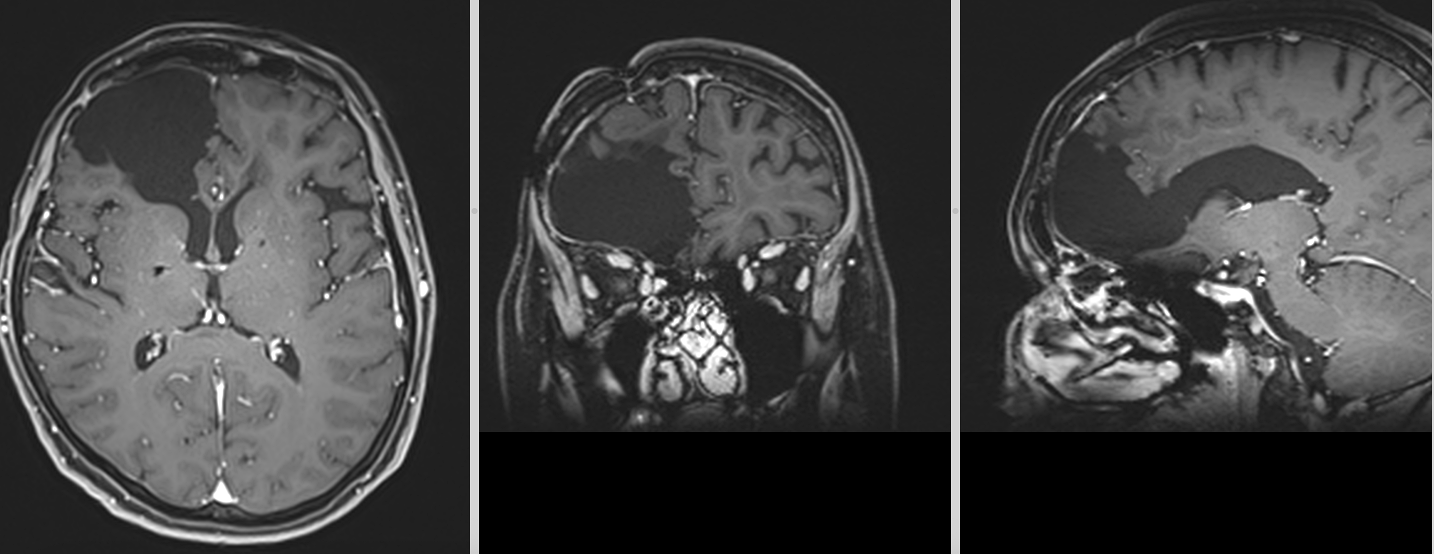
Totuși, la aproximativ 3 ani de la intervenția inițială, RMN-ul cerebral a evidențiat o modificare suspectă la nivelul zonei operate.
Aspectul nu era cel clasic de recidivă agresivă.
Leziunea avea caracteristici mai apropiate de un proces de tip low-grade, cu evoluție lentă și fără semne de agresivitate marcată.
Spectroscopia RMN a confirmat o progresie tumorală de tip low-grade, cu peak de colină (Cho) și N-acetil-aspartat (NAA).
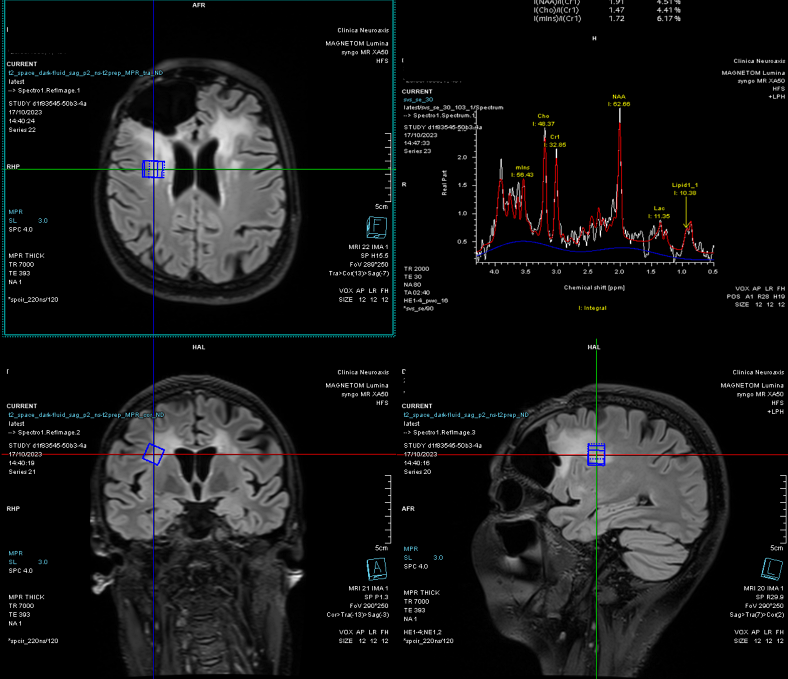
În acest context, s-a decis reluarea tratamentului cu Temozolomidă.
Sub tratament – stabilitate, nu progresie
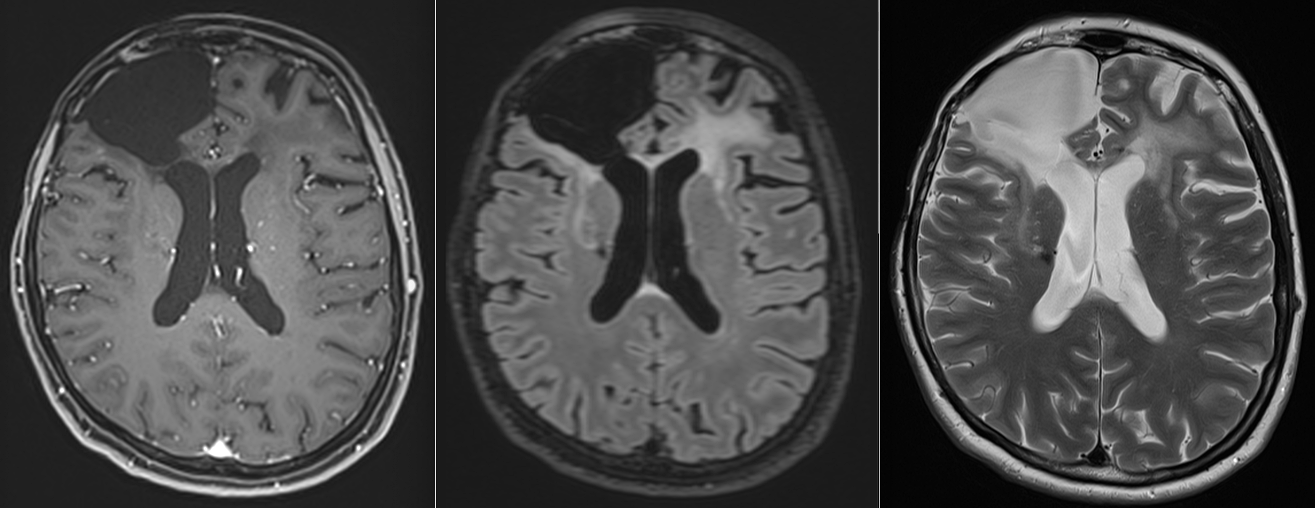
Sub tratamentul chimioterapic, evoluția a fost favorabilă.
RMN-urile succesive au arătat:
- absența progresiei leziunii
- stabilitate imagistică
- lipsa transformării către un fenotip agresiv
Din punct de vedere clinic, pacientul a rămas:
- fără deficit neurologic semnificativ
- fără deteriorare cognitivă relevantă
- activ și independent
La 10 ani – un rezultat excepțional
La 10 ani de la diagnosticul inițial, situația este remarcabilă:
- fără progresie tumorală, în condițiile tratamentului intermitent cu Temozolomidă.
- boală controlată imagistic
- stare neurologică bună
- calitate a vieții păstrată
În contextul unui glioblastom, acest parcurs este rar.
Nu imposibil — dar rar.
Ce face acest caz diferit
Acest caz ridică întrebări importante și oferă câteva răspunsuri:
- heterogenitatea biologică a glioblastomului este reală
- nu toate tumorile urmează același tipar evolutiv
- există situații în care boala poate intra într-o formă de control pe termen lung
- recidiva nu este întotdeauna sinonimă cu agresivitate imediată
Evoluția de tip „recidivă low-grade controlată” sub Temozolomidă sugerează o biologie tumorală particulară, posibil diferită de cea clasică.
Mesaj pentru pacienți
Diagnosticul de glioblastom este unul dificil și încărcat de incertitudine.
Dar fiecare caz are propria poveste.
Acest pacient a început cu o urgență majoră — o hemoragie cerebrală.
A primit un diagnostic sever.
A trecut prin chirurgie, radioterapie, chimioterapie.
A avut o recidivă.
Și totuși, la 10 ani, boala este controlată.
Nu toate cazurile vor avea această evoluție.
Dar unele o au.
Iar rolul nostru este să oferim fiecărui pacient cea mai bună șansă posibilă, în fiecare etapă a bolii.