Meningioamele sunt tumori care se dezvoltă din celulele meningoteliale ale arahnoidei, unul dintre cele trei straturi meningeale care învelesc creierul și măduva spinării.
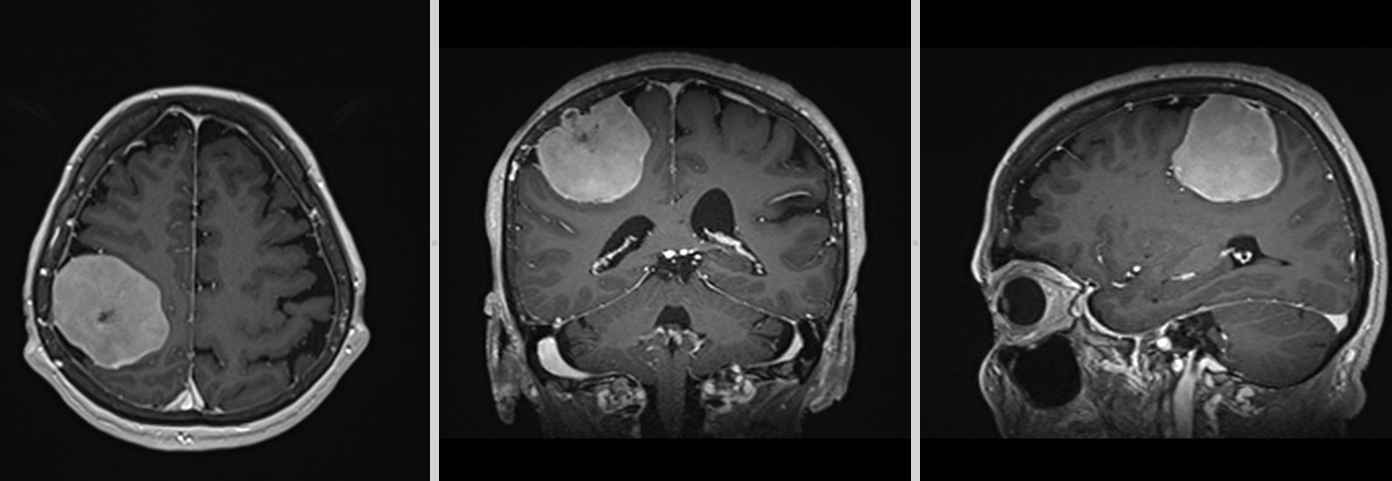
Meningele este un ansamblu de 3 membrane care înconjoară și protejează creierul și maduva:
– membrana externă – dura mater – cea mai groasă și mai rezistentă, este aderentă la oasele craniului, dar nu și la vertebre. Are 2 straturi – foițe – printre care se formează niște canale prin care se drenează sângele venos al creierului (sinusurile durei mater)
– membrana interna – pia mater – cea ami fină, lipită de țesutul nervos, practic ea formează stratul exterior al creierului și al măduvei
– membrana intermediară – arahnoida, subțire și transparentă ca o pânză de păianjen, formează un ansamblu de spații și canale prin care circulă lichidul cefalo-rahidian și are ca scop amortizarea șocurilor mecanice (similar foliei cu bule care se folosește la ambalarea obiectelor fragile).
Aceste tumori sunt de obicei benigne, dar pot avea un comportament invaziv și, rareori, pot deveni maligne. Ele au o creștere lentă și pot invada atât dura mater cât și osul de sub ele. De fapt, afectarea osoasă poate fi de două feluri: îngroșarea osului (hiperosotoză – cel mai frecvent) datorită unei reacții inflamatoriii locale; sau osteoliză – distrug osul, mai rar. Ele nu invadează creierul decât în foarte rarele forme maligne (sub 1%), de obicei doar îl deplasează, dar când ajung la dimensiuni mari, datorită presiunii exercitate pe suprafața acestuia se produce un fenomen de distrugere locală a piei mater cu apariția de edem cerebral (inflamație a creierului).
În afară de tăblia internă a craniului, meningioamele mai pot invada și sinusurile venoase ale durei mater, atunci când se dezvoltă în apropierea lor, ceea ce limitează gradul de rezecție chirurgicală; în fazele avansate le pot chiar astupa complet.
Epidemiologie
Meningioamele reprezintă cea mai frecventă tumoră primară benignă a sistemului nervos central. Ele constituie aproximativ 30% din totalul tumorilor intracraniene primare. Incidența este mai mare la femei decât la bărbați, cu un raport de aproximativ 2:1. Sunt mai frecvente la vârsta adultă, în special după 40 de ani, și au o prevalență crescută în rândul populației vârstnice. De multe ori la pacineții de vârsta a treia investigați pentru cu totul alte motive (accidente vasculare, demență, etc) sunt diagnosticate mici meningioame calcificate, oprite în evoluție.
Clasificare
Organizația Mondială a Sănătății (OMS) clasifică meningioamele în trei grade de agresivitate:
* Gradul I: meningioame benigne (aproximativ 95% din cazuri).
* Gradul II: meningioame atipice, cu risc crescut de recurență.
* Gradul III: meningioame anaplazice sau maligne, cu comportament agresiv și evoluție rapidă.
DIn punct de vedere anatomo-patologic există mai multe subtipuri de meningioame, care reflectă într-o bună măsură această stadializare:
* Meningiom meningotelial
* Meningiom fibroblastic
* Meningiom tranzitional (mixt)
* Meningiom psamomatos (cu calcificări)
* Meningiom angiomatos (vascular) – poate fi de grad II.
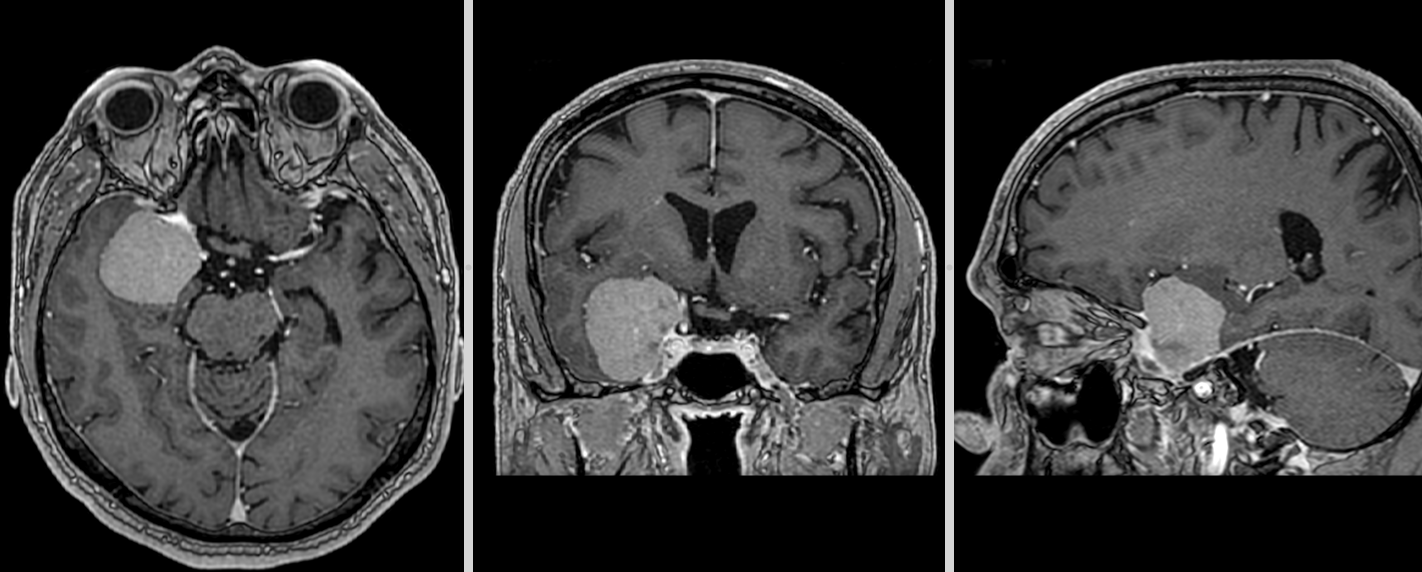
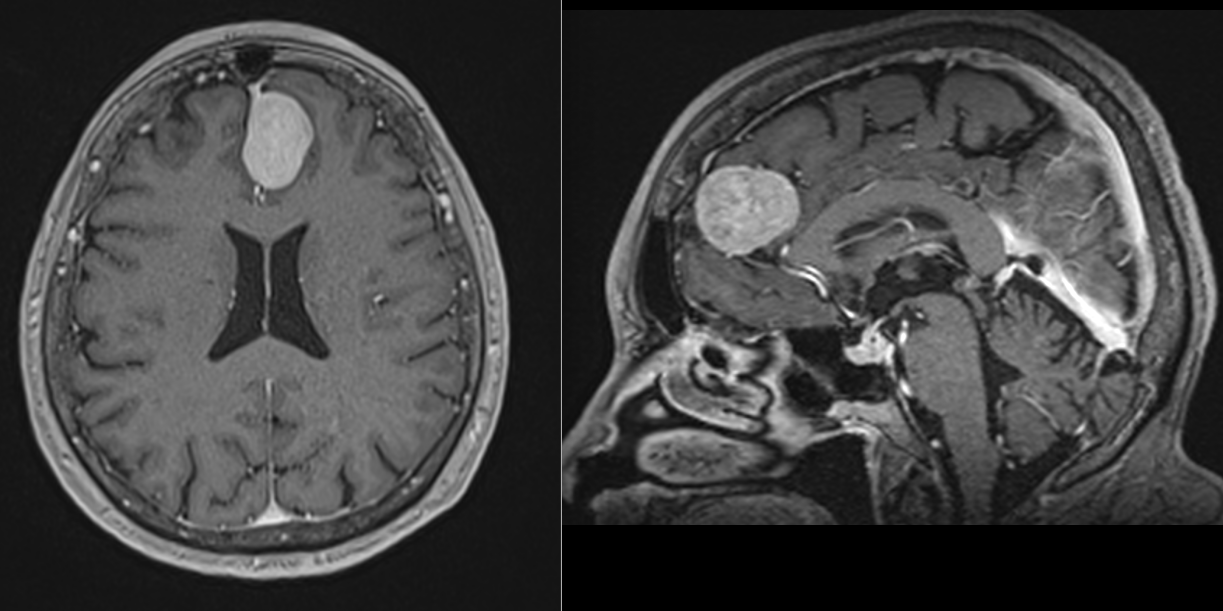
Meningiom olfactiv – RMN preoperator
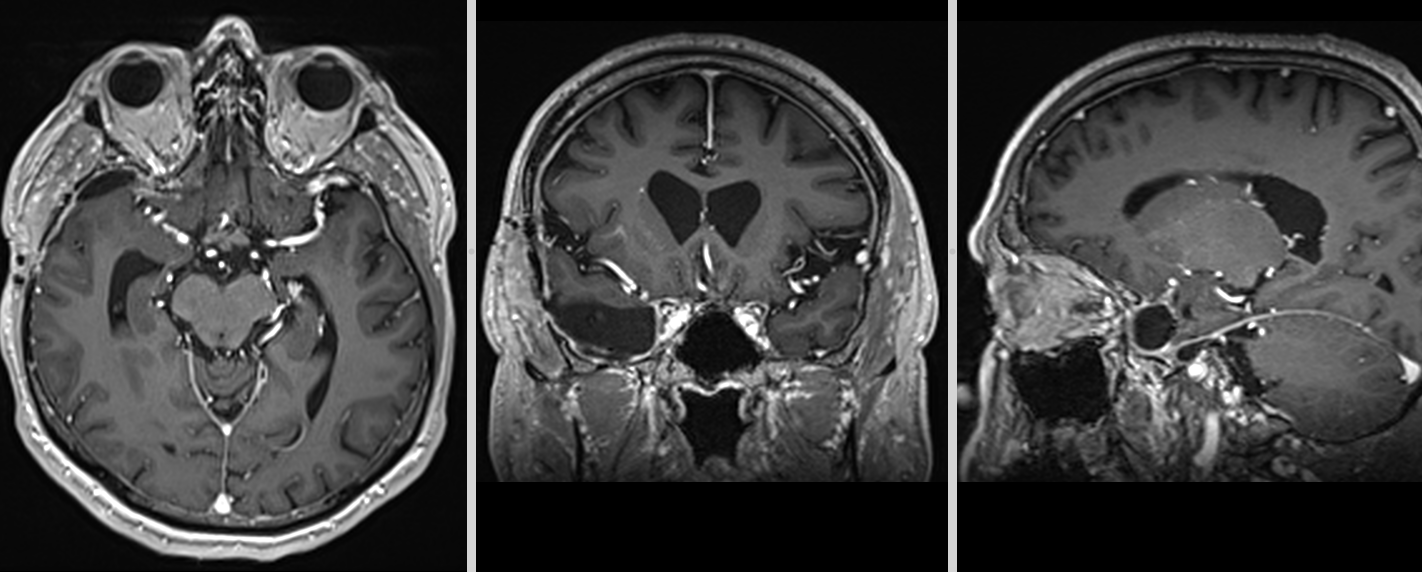
Meningiom olfactiv – RMN postoperator
Etiologie și factori de risc
Deși cauza exactă a meningioamelor nu este pe deplin cunoscută, există anumiți factori de risc:
- Expunerea la radiații ionizante – de obicei în scop terapeutic (radioterapie); sunt frecvent agresive, invazive sau chiar maligne.
- Istoric de neurofibromatoză de tip 2 (NF2), o afecțiune genetică asociată cu mutația genei NF2 de pe cromozomul 22, care se poate transmite la descendenți.
- Dezechilibre hormonale – estrogenii și progesteronul par a influența dezvoltarea meningioamelor, motiv pentru care este dovedită o creștere rapidă la femeile însărcinate care sunt diagnosticate cu un meningiom (de multe ori această creștere determină primele simptome și astfel este descoperită tumora).
- Istoric familial de meningioame, în cazuri rare.
Localizare
Meningioamele pot apărea oriunde de-a lungul meningelor, dar cele mai frecvente localizări sunt:
- Convexitățile cerebrale – cele mai ușor de abordat chirurgical; de multe ori invadează osul de deasupra.
- Regiunea parasagitală – pe linia mediana – de-a lungul membranei care desparte cele două emisfere cerebrale (falx cerebri – coasa creierului); ele pot invada pereții sinusului sagital superior – cea mai importantă structură de drenaj a sângelui venos al creierului.
- Fosa posterioară (în apropierea cerebelului)
- Baza craniului – pun probleme complexe de abord chirurgical datorită contactului (sau chiar înglobării) cu arterele și nervii cranieni.
- Ventriculii cerebrali – cavitățile cu lichid cefalo-rahidian din mijlocul emisferelor cerebrale
- Măduva cervicală sau toracală – meningioame spinale.
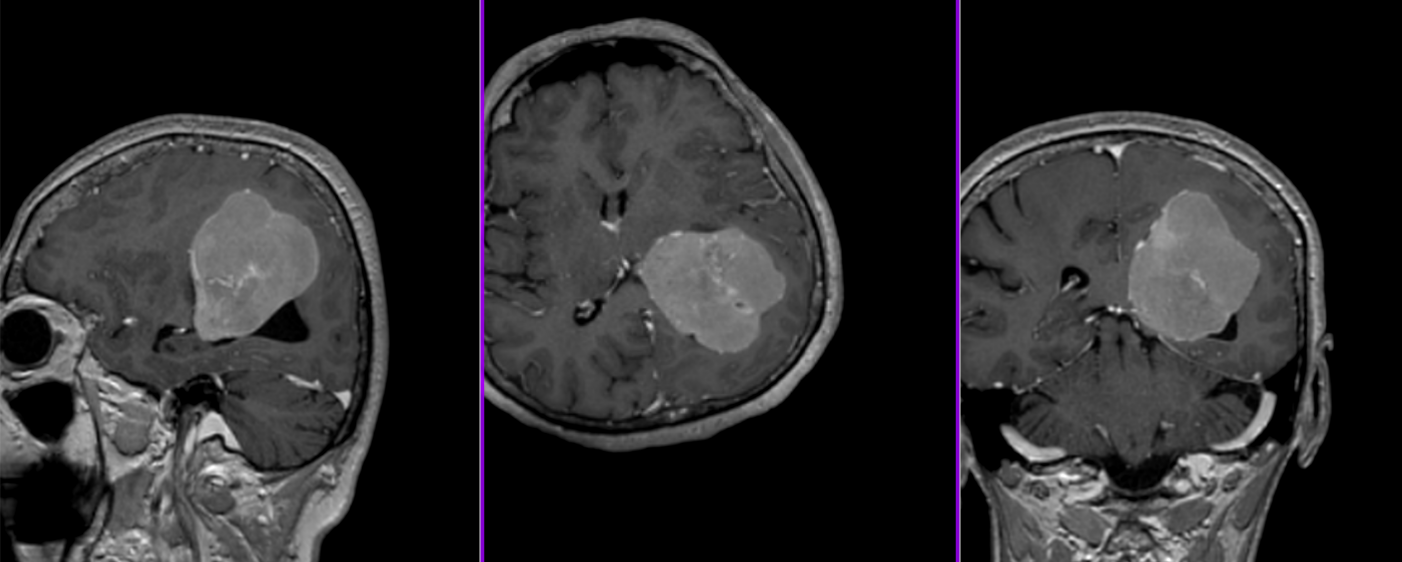
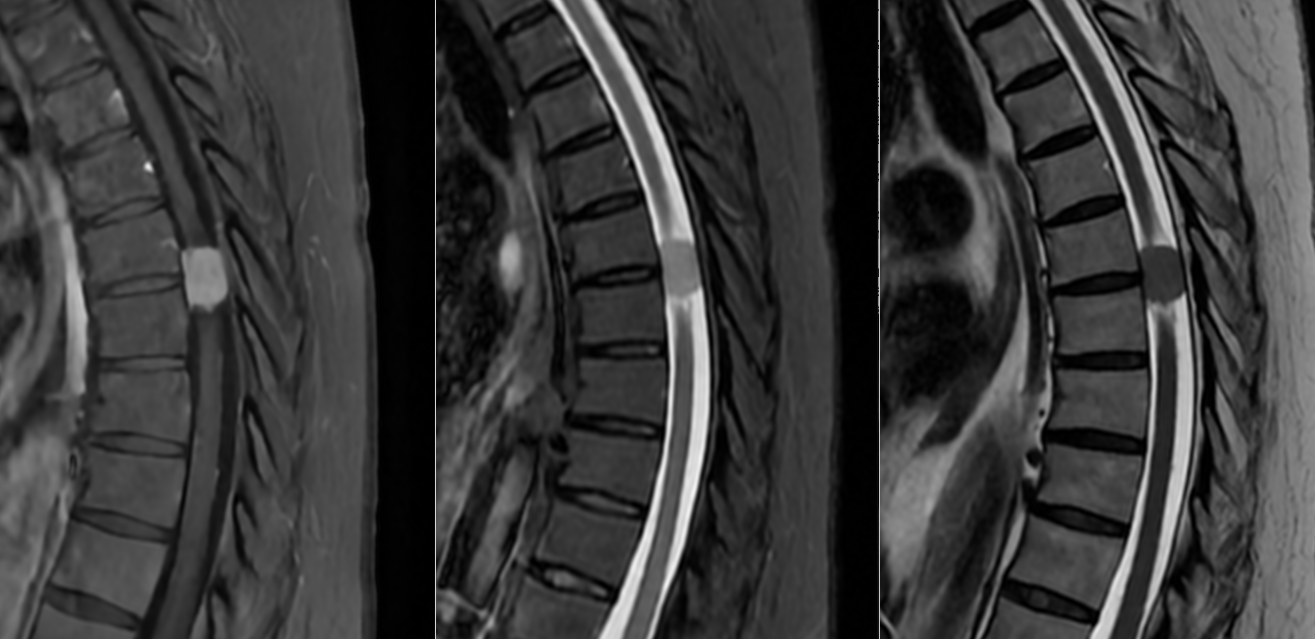
Meningioame multiple
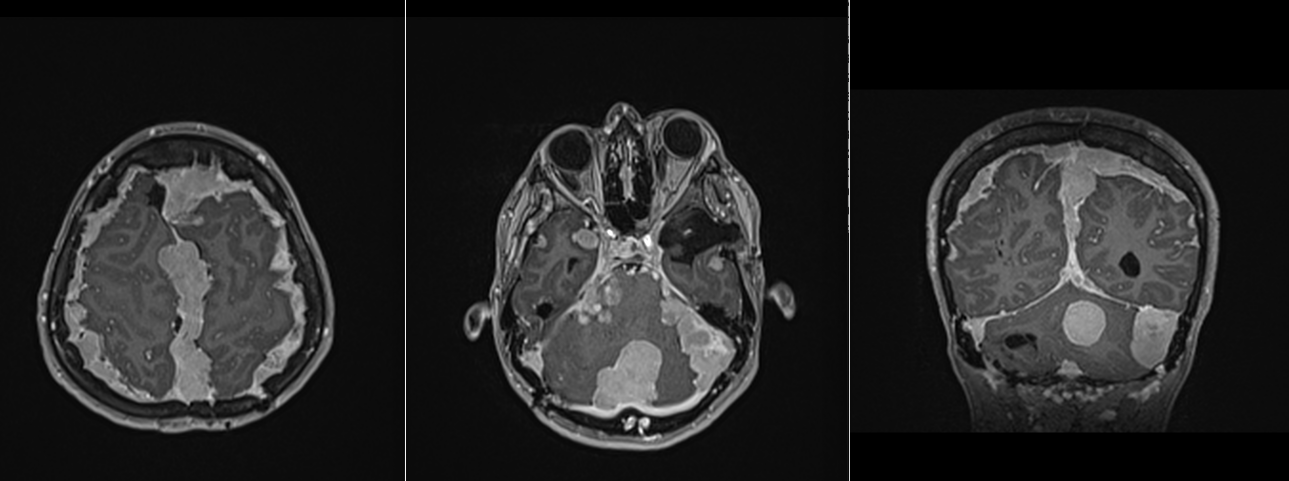
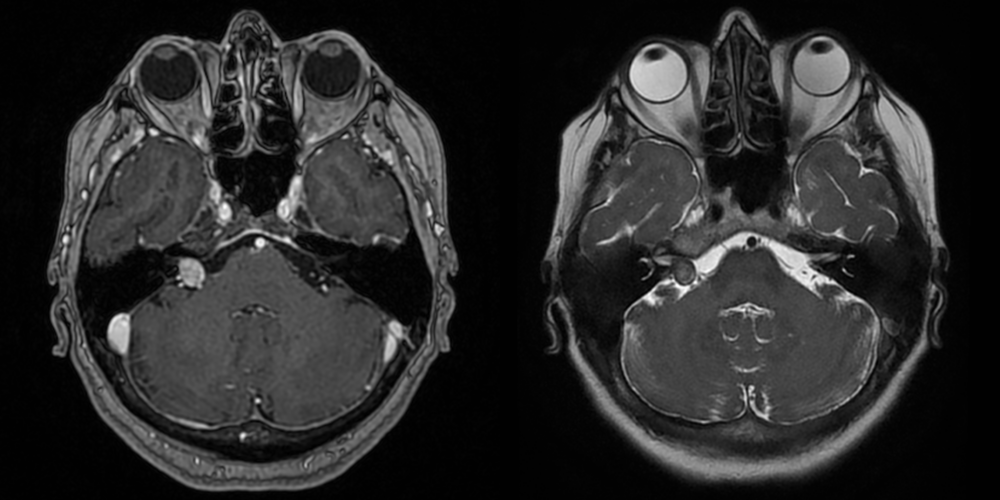
Unii pacienți pot avea mai multe meningioame, cel mai adesea în contextul neurofibromatozei de tip 1 sau 2. La acești pacineți există o predispoziție a meningelui de a forma meningioame – așa numita meningiomatoză, ceea ce determină o evoluție nefavorabilă cu recidive rapide agravare progresivă.
Simptome
Simptomatologia meningioamelor variază în funcție de localizare, dimensiune și rata de creștere. Datorită caracterului benign și creșterii lente, care permite creierului să se adepteze la prezența lor, de multe ori ele sunt complet asimptomatice, descoperite în urma unui control de rutină.
Cele mai frecvente manifestări ale meningioamelor sunt:
- Cefalee (durere de cap)
- Crize epileptice (mai frecvent în meningiomele de convexitate)
- Tulburări de vedere (dacă tumora comprimă nervii optici)
- Tulburări de auz sau echilibru (pentru localizări la nivelul unghiului ponto-cerebelos, în contact cu trunchiul cerebral sau nervii acustico-vestibulari)
- Slăbiciune motorie, pareze
- Tulburări de comportament și personalitate de tip pseudo-demență (în cazul afectării lobului frontal, mai ales că în aceste localizări meningioamele pot ajunge la dimensiuni impresionante)
- Semne de hipertensiune intracraniană: greață, vărsături, edem papilar – rareori, datorită creșterii lente.
Diagnostic
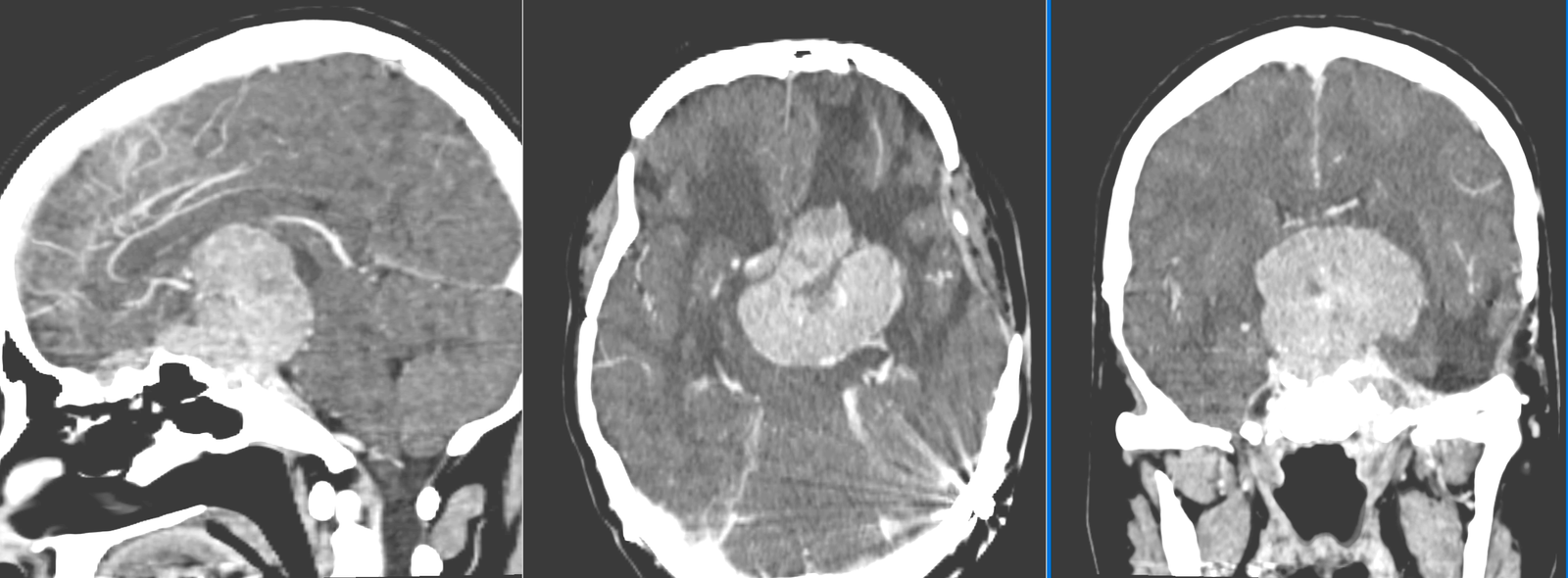
Ca în cazul oricărei tumori cerebrale, stabilirea diagnosticului pornește de la niște simptome și manifestări neurologice dar se bazează pe tehnicile moderne de imagistică cerebrală: computer-tomograf (CT), rezonanța magnetică (RMN) sau angiografia cerebrală.
- CT – de obicei doar ca primă investigație. Meningioamele sunt vizibile mai ales la administrarea de substanță de contrast. Permite evidențierea afectării osoase (distrucție – osteoliză sau îngroșare – hiperostoză), a calcificărilor intratumorale precum și a rețelei venoase (angio-CT)
- RMN – cea mai completă investigație, oferă detalii despre relația cu țesutul cerebral, vasele de sânge și nervii Captarea substanței de contrast este deosebit de importantă.
- Angiografia – meningioamele sunt intens vascularizate si se vad bine la o angiografie; în plus, această tehnică permite și embolizarea tumorii – reducerea semnificativă a vascularizației tumorale prin injectarea unui gel special, ceea ce reduce sângerarea intraoperatorie și permite o intervenție chirurgicală în condiții mult mai bune.
În cele din urmă însă diagnosticul de certitudine este stabilit pe baza examenului histopatologic din tumora operată. Biopsia ca gest chirurgical în scop strict diagnostic (fără intenție de rezecție) însă nu este justificată – dacă supui pacientul unei intervenții chirurgicale trebuie rezecată tumora cât mai mult posibil.
Tratament
Tratamentul meningioamelor depinde de mai mulți factori: gradul OMS, dimensiunea tumorii, localizarea și starea generală a pacientului.
Observație activă:
În cazul meningiomelor mici, asimptomatice, sau la pacienții vârstnici, se poate opta pentru monitorizare periodică cu IRM.
Intervenția chirurgicală
Este tratamentul de elecție în majoritatea cazurilor. Obiectivul este rezecția completă a tumorii și a bazei sale de implantare, fără a afecta, pe cât posibil țesutul cerebral normal, inclusiv vasele și nervii cranieni. În funcție de localizarea tumorii, acest deziderat poate fi mai ușor de atins (meningioamele de convexitate) sau mai greu – în special meningioamele de bază a craniului pot pune dificultăți semnificative. De multe ori rezecția este intenționat incompletă datorită invaziei unor structuri vasculare vitale: arterele carotide și ramurile lor, de ex. pt meningioamele clinoidiene, sau sinusul sagital superior pentru meningioamele de linie mediană.
Pentru a putea uniformiza felul în care este raportat gradul de rezecție a meningioamelor a fost elaborată Scala Simpson, care merge de la gradul I (rezecție completă, inclusiv baza de inserție) până la gradul V (rezecție parțială – biopsie).
În funcție de localizarea și dimensiunile tumorii, arsenalul de tehnici chirurgicale necesare poate cuprinde neuronavigația, neuromonitorizarea electrofiziologică interaoperatorie (cu pacientul anesteziat), CT sau RMN intraoperator, precum și tehnicile neurochirurgiei minim-invazive (microscop operator – obligatoriu, uneori chiar și endoscopie). Tehnica de awake surgery nu este utilizata decat în mod excepțional.
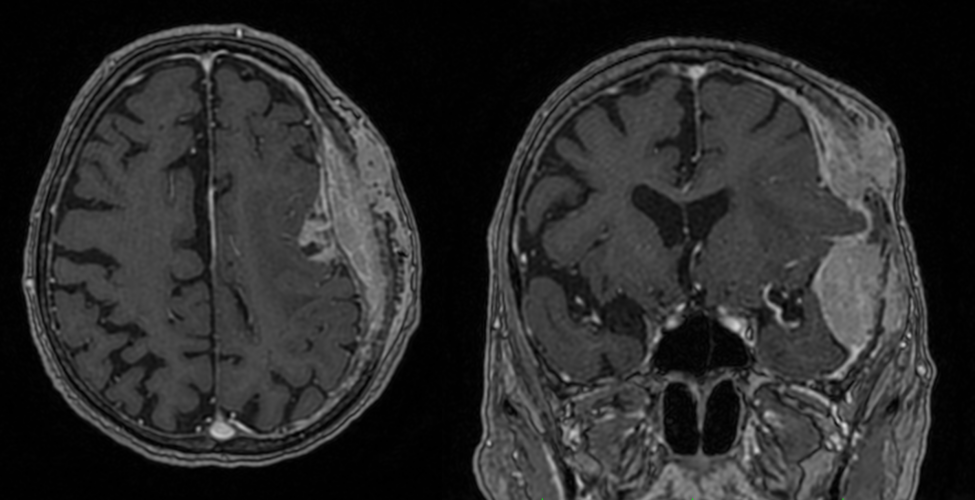
Meningiom de tubercul selar
Tratament medicamentos
Nu există un tratament medicamentos pentru meningioame. În cazurile agresive (maligne) se pot folosi diferite combinații de citostatice dar cu rezultate modeste. Sunt investigate terapii moleculare țintite (inhibitori VEGF, mTOR, etc.) dar pâna acum nu există nimic promițător.
Ca tratamente medicamentoase adjuvante se utilizează, la nevoie, corticosteroizii (Dexametazonă, Medrol) pentru controlul edemului cerebral sau antiepilepticele (Levetiracetam, Acidul Valproic, etc).
Prognostic
Prognosticul meningioamelor este, în general, favorabil, mai ales pentru cele de grad I OMS (benigne) rezecate complet.
Recidiva este mai frecventă în cazurile cu rezecție incompletă sau în tumori atipice/maligne. Supraviețuirea la 5 ani pentru meningioamele benigne este de peste 90%.
În funcție de detaliile diagnosticului histopatologic și de gradul de rezecție, pacienții operați pentru un meningiom sunt urmăriți periodic prin RMN sau CT cerebral cu contrast: inițial la 3-6 luini, apoi la 6-12 luni, apoi anual sau chiar la mai mulți ani.