1. Definiție și clasificare
Astrocitomul anaplazic este o tumoră cerebrală malignă, clasificată drept grad III de malignitate conform sistemului Organizației Mondiale a Sănătății (OMS). Face parte din grupul gliomelor, adică al tumorilor gliale, și este derivat din astrocite, celule stelate care susțin neuronii și contribuie la funcționarea normală a creierului.
Astrocitomul anaplazic este considerat o tumoră cu potențial infiltrativ și progresiv, care poate evolua, în lipsa tratamentului, spre glioblastom (grad IV OMS).
2. Epidemiologie
Această tumoră este rară în comparație cu glioblastomul, dar este mai agresivă decât glioamele de grad II.
- Afectează în special adulții tineri și de vârstă mijlocie (30-60 ani).
- Este mai frecventă la bărbați decât la femei.
- Reprezintă circa 10-15% dintre glioamele difuze.
3. Localizare
Astrocitoamele anaplazice apar cel mai frecvent în emisferele cerebrale, în special în:
- Lobii frontali (cel mai frecvent)
- Lobii temporali
- Mai rar în trunchiul cerebral sau cerebel
4. Histologie și markeri moleculari
Histologic, tumora prezintă:
- Hipercelularitate (densitate crescută a celulelor)
- Atipii nucleare (nuclee mari, neregulate)
- Mitotică crescută (activitate de diviziune celulară vizibilă)
- Absența necrozei și proliferării vasculare, ceea ce o diferențiază de glioblastom.
Markeri moleculari importanți:
- Mutatia IDH1/IDH2: prezentă în multe cazuri (are valoare prognostică bună).
- Co-deleția 1p/19q: absentă în astrocitoamele pure, prezentă ăn cazurile de oligodendrogliom anaplazic.
- ATRX: pierderea expresiei este frecventă.
- p53: supraexprimat în majoritatea cazurilor.
Conform clasificării OMS 2021, diagnosticul de astrocitom anaplazic (IDH-mutant) este rezervat formelor de grad 3, IDH-mutant, fără caracteristici de glioblastom.
5. Simptomatologie
Simptomele depind de localizarea tumorii, dar cele mai frecvente sunt:
- Cefalee persistentă, adesea matinală, cauzată de hipertensiunea intracraniană
- Crize epileptice (foarte frecvente, mai ales la debut)
- Tulburări motorii sau senzitive (hemipareză, parestezii)
- Tulburări de vorbire, în cazul localizărilor în emisfera dominantă
- Schimbări de comportament sau confuzie (în localizări frontale)
Simptomele se pot instala lent, dar pot și progresa rapid în cazurile mai agresive.
6. Diagnosticul
Diagnosticul implică mai multe etape:
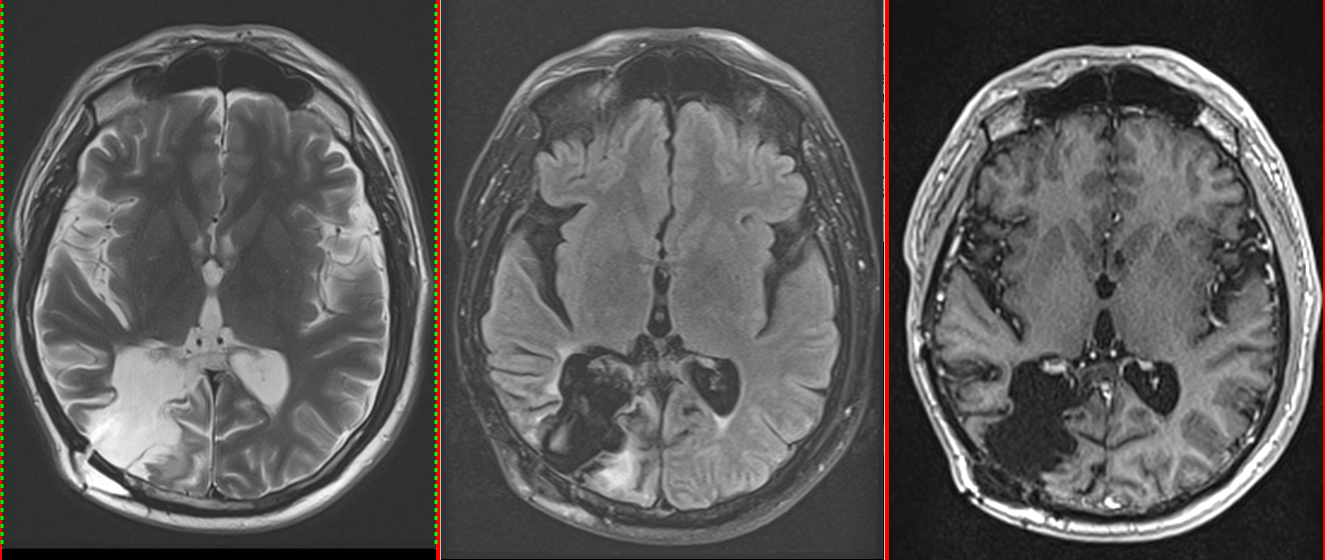
a. Imagistică
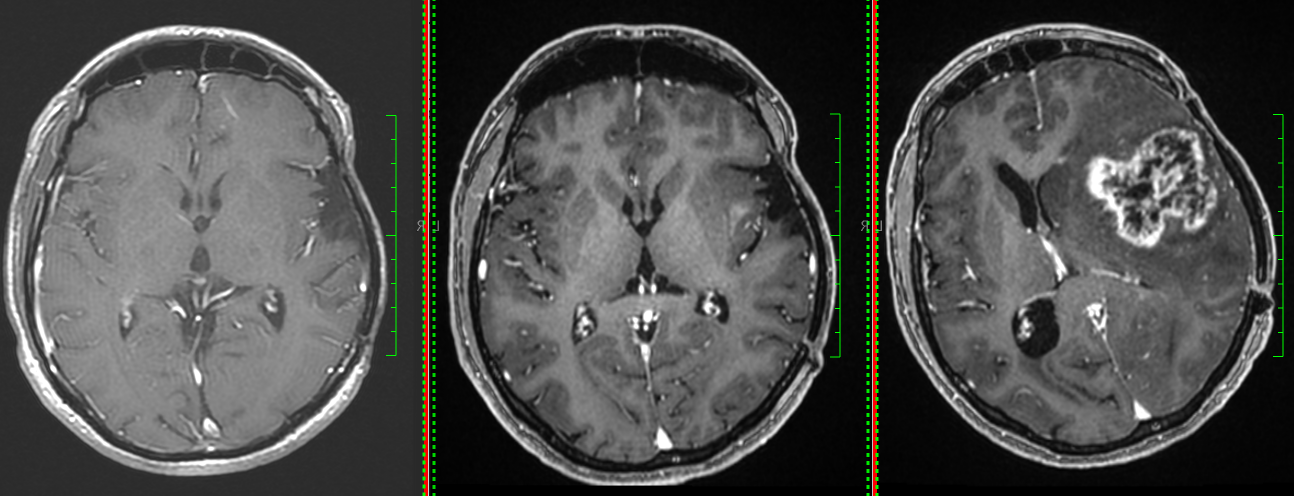
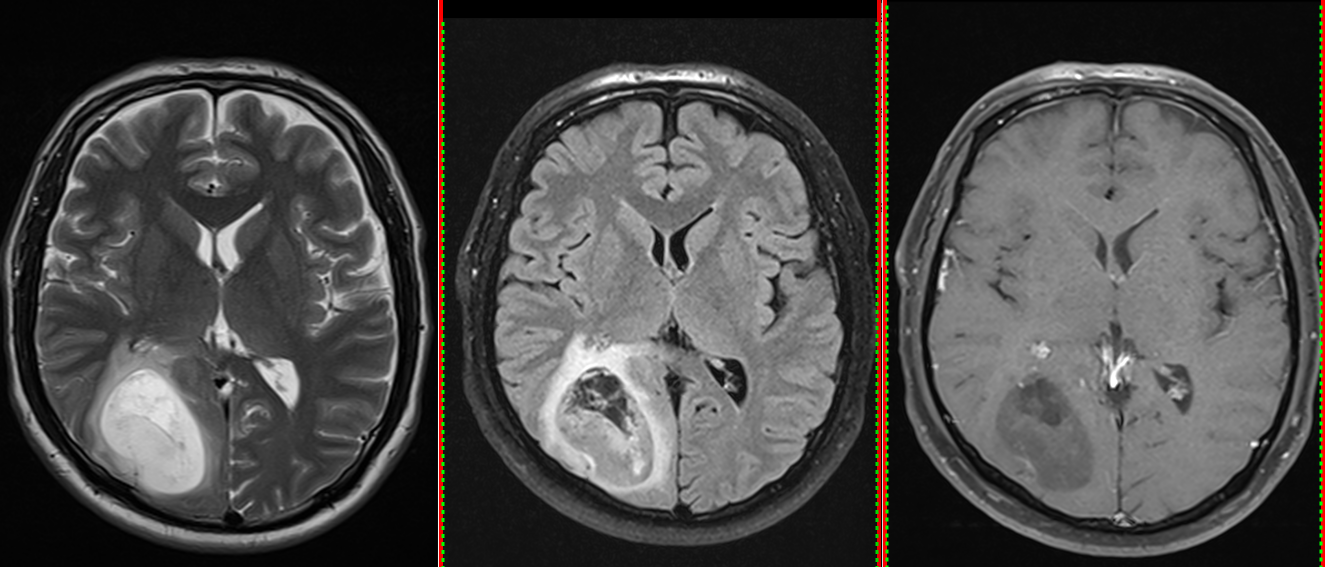
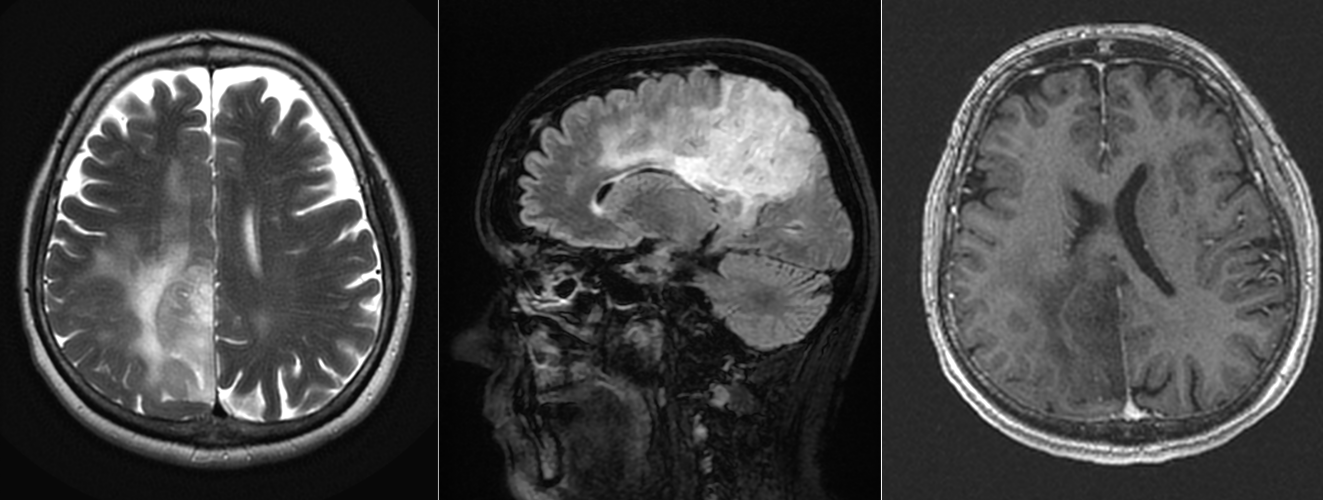
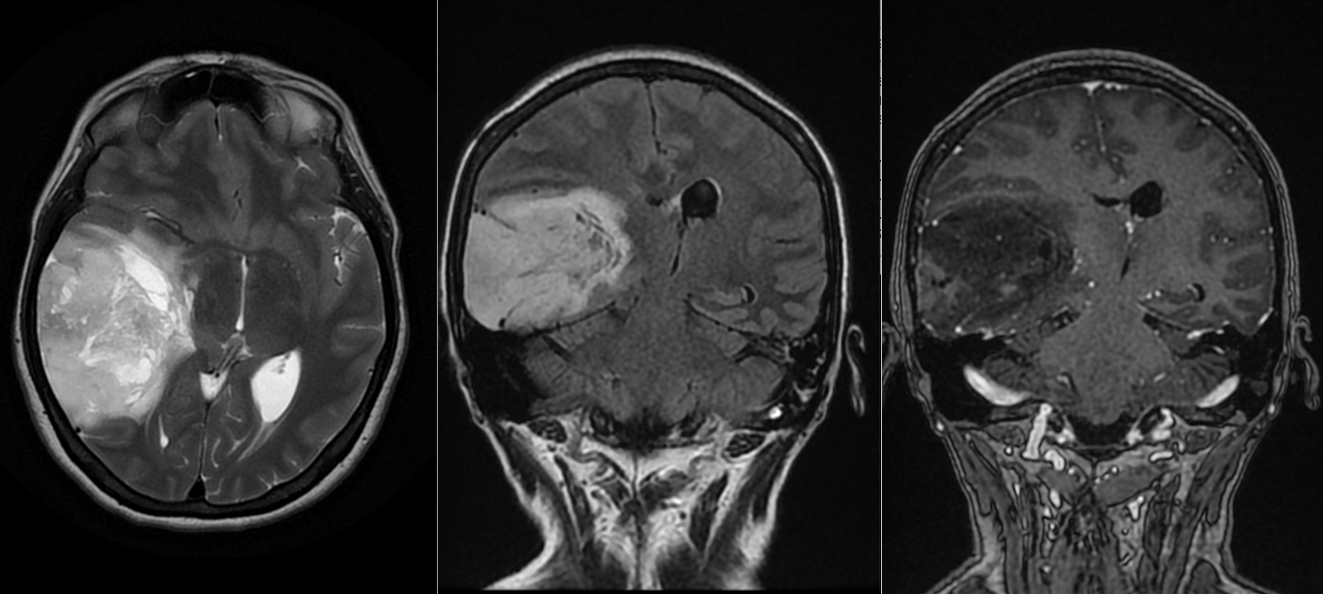
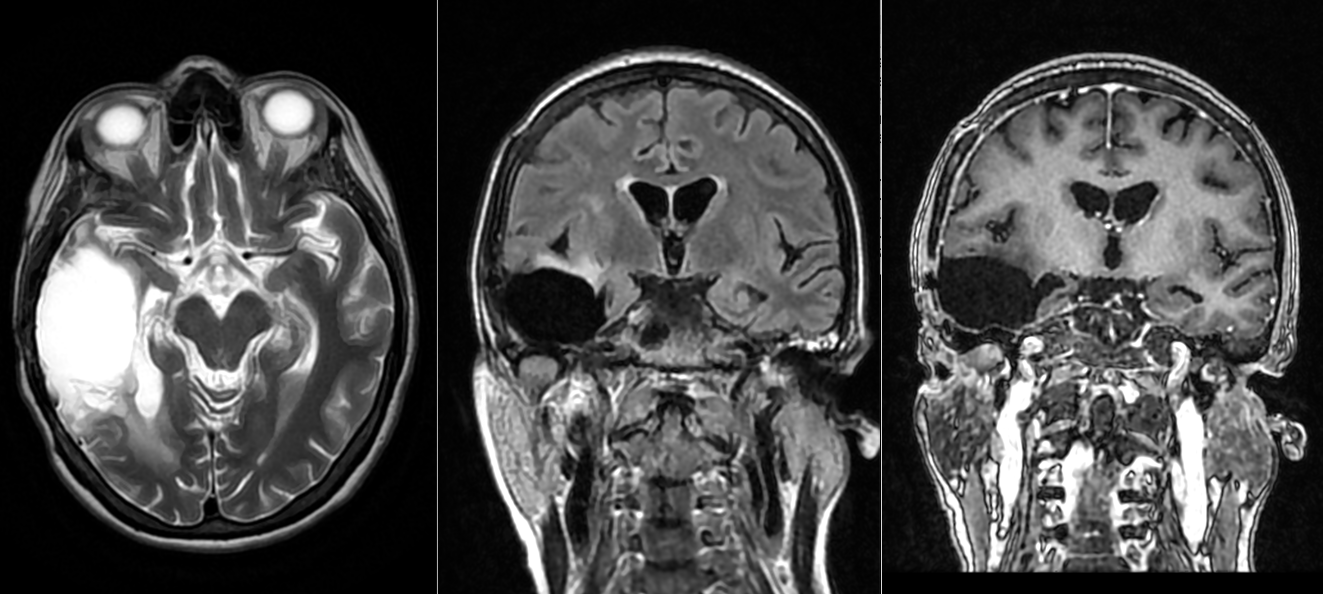
- RMN cerebral este metoda de elecție. Tumora apare ca o leziune hipointensă în T1 și hiperintensă în T2/FLAIR, cu captare neregulată de contrast.
- Constant se observă edem peritumoral și efect de masă.
b. Biopsia cerebrală
Este necesară pentru confirmarea diagnosticului histopatologic și efectuarea analizelor moleculare (IDH, ATRX, p53 etc).
c. Examinări suplimentare
- RMN medular în caz de suspiciune de diseminare leptomeningeală
- Analize de sânge pentru starea generală a pacientului
- EEG în caz de crize epileptice
7. Tratamentul
Tratamentul este multimodal, combinând chirurgia, radioterapia și chimioterapia.
a. Chirurgie
- Rezecția chirurgicală cât mai extinsă este prima etapă. Obiectivul este îndepărtarea maximă a tumorii fără afectarea funcțiilor neurologice.
- Uneori este imposibilă rezecția completă, mai ales în zone elocvente (motorii, de limbaj).
b. Radioterapia
- Urmează după chirurgie.
- Se administrează fracționat – de regulă, 60 Gy în 30 doze (5 zile pe săptămână, 6 săptămâni)
- Scopul este distrugerea celulelor tumorale rămase și întârzierea recidivei.
c. Chimioterapia
- Se folosește temozolomida, un agent alchilant, în regim adiuvant post-radioterapie.
- Alte opțiuni includ combinații de PCV (procarbazină, lomustină, vincristină), în funcție de profilul molecular.
d. Monitorizare
- Se recomandă RMN de control la 3 luni post-tratament și periodic ulterior.
8. Prognostic
Prognosticul depinde de mai mulți factori:
Factor | Influență asupra prognosticului |
Mutatia IDH prezentă | Prognostic mai bun |
Rezecție completă | Risc mai mic de recidivă |
Vârsta < 50 ani | Supraviețuire mai mare |
Karnofsky > 70 | Rezistență mai bună la tratament |
Tumori IDH-wildtype | Evoluție nefavorabilă, asemănătoare GBM |
Supraviețuirea medie este de 2-5 ani, dar poate fi mai lungă la pacienții tineri, cu mutație IDH și tratament complet.
9. Diagnostic diferențial
- Glioblastom (grad IV): are necroză tumorală și proliferare vasculară
- Astrocitom difuz grad II: fără mitoze și atipii marcate
- Oligodendrogliom anaplazic: cu codeleție 1p/19q – practic este tot o formă de gliom de grad III. Tratamentul este același dar prognosticul este mai bun.
- Metastaze cerebrale: multiple, circumscrise, fără infiltrare difuză
- Limfom cerebral primar: apare mai frecvent la pacienții imunodeprimați (ex – seropozitivi HIV)
10. Evoluție și recidivă
Chiar și cu tratament optim, există un risc semnificativ de recidivă locală. În multe cazuri, recidiva se transformă într-un glioblastom secundar. De aceea, monitorizarea atentă este esențială.